Ľudské srdce má štyri chlopne. Počas normálnej prevádzky sa tieto ventily otvárajú tak, aby nasmerovali prietok krvi požadovaným smerom a zabránili krvi prúdiť v opačnom smere.
Ak srdcové chlopne nezvládajú svoju úlohu, existujú také typy defektov, ako sú:
1. Regurgitácia.
Krv uniká cez chlopňu nesprávnym smerom.
2. Prolaps mitrálnej chlopne.
Mitrálna chlopňa s „flexibilnými“ cípmi sa nezatvára správne, pričom cípy sa zdajú byť vyfúknuté pod tlakom krvi. Toto je jedno z najčastejších ochorení srdcových chlopní. Niekedy prolaps spôsobuje regurgitáciu.
3. Stenóza.
Ventil sa neotvorí dostatočne a blokuje prietok krvi.
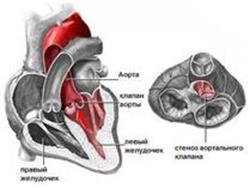
Obrázok 1. Typy srdcových chlopní
Súvisiace chlopňové lézie môžu byť prítomné pri narodení alebo môžu byť výsledkom infekcií, srdcových infarktov alebo reumatických srdcových chorôb.
Niektoré problémy s chlopňou sú menšie a nie je potrebné ich liečiť. Iní môžu vyžadovať lieky, lekárske chirurgické zákroky.
Kombinované lézie aortálnej, trikuspidálnej a mitrálnej chlopne
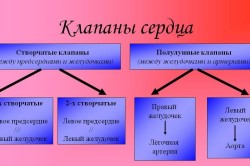
Ochorenie chlopní srdca alebo chlopňové ochorenie srdca je charakterizované poškodením alebo defektom jednej alebo viacerých zo štyroch srdcových chlopní: mitrálnej, aortálnej, trikuspidálnej alebo pľúcnej.
Mitrálna a trikuspidálna chlopňa riadi tok krvi medzi predsieňami a komorami (horná a dolná komora srdca). Pľúcna chlopňa riadi tok krvi zo srdca do pľúc a aortálna chlopňa riadi tok krvi medzi srdcom a aortou, a teda do iných ciev vo zvyšku tela. Mitrálna a aortálna chlopňa sú najčastejšie vystavené kombinovaným poraneniam.
Pri chlopňovej chorobe srdca sa chlopne príliš zúžia, úplne otvoria (stenotické) alebo nie úplne zatvoria (nekompetentné).
Stenóza chlopne spôsobuje hromadenie krvi v srdcovej komore, kde by nemala byť žiadna krv. Aby sa kompenzoval pumpovací efekt, srdcový sval sa zahusťuje a zväčšuje, stráca svoju elasticitu a pracovný tonus. Okrem toho v niektorých prípadoch nahromadenie krvi v srdcových komorách prispieva k tvorbe krvných zrazenín, čím sa zvyšuje riziko mŕtvice alebo pľúcnej embólie.
Závažnosť ochorenia srdcových chlopní sa môže líšiť. V miernych prípadoch nie sú žiadne príznaky, zatiaľ čo v pokročilých prípadoch môže chlopňové ochorenie srdca viesť ku kongestívnemu zlyhaniu srdca a iným komplikáciám.
Príznaky chlopňového ochorenia srdca
Príznaky ochorenia chlopní sa objavujú náhle a závisia od rýchlosti vývoja ochorenia. Mnohé príznaky sú podobné príznakom kongestívneho zlyhania srdca, ako napríklad:
- dýchavičnosť a sipot po cvičení;
- opuch nôh, rúk, brucha;
- únava a závraty;
- mdloby;
- rýchly prírastok hmotnosti;
- horúčka spôsobená bakteriálnou endokarditídou.
Kombinované lézie chlopní môžu byť vrodené aj súvisiace s vekom. Hlavnými príčinami vzniku takýchto defektov sú reumatizmus, čo znamená ochorenie chlopní srdca, bakteriálna endokarditída, ateroskleróza, vysoký krvný tlak, karcinoidné nádory, reumatoidná artritída, systémový lupus erythematosus, syfilis. Všetky tieto choroby môžu poškodiť jednu alebo dve najviac závislé chlopne srdca. Radiačná terapia a liek metylsergid (používaný na liečbu migrény, nerekurentných bolestí hlavy) môžu mať malý vplyv na funkciu chlopní.
Najúčinnejším opatrením na prevenciu sprievodného ochorenia chlopní je rýchle ošetrenie bolesť hrdla. Akútna fáza ochorenia by nemala trvať dlhšie ako 48 hodín. Najbolestivejšie príznaky by sa mali odstrániť v určenom období. Včasné podávanie antibiotík zabraňuje vzniku reumatickej horúčky, ktorá prispieva k rozvoju chlopňového ochorenia srdca.
Zdravý životný štýl, normalizácia krvného tlaku, ale aj liečba aterosklerózy, prevencia srdcového infarktu a obezity sú účinnými opatreniami na prevenciu akéhokoľvek srdcového ochorenia. Strava by mala byť vyvážená a s nízkym obsahom soli a tuku.
Riziko vzniku akejkoľvek choroby spojenej so srdcovými chlopňami sa zvyšuje, ak osoba fajčí, pije viac ako dva nápoje denne, má nadváhu.
Liečba kombinovanej chlopňovej choroby srdca
Asymptomatické prípady pridružených chlopňových lézií možno kontrolovať bez medikamentózna liečba kým sa choroba neprejaví. Lekári často používajú manažment očakávaní, aby sa vyhli operácii a vystavili pacienta riziku.
Úplne sa vylúči alkohol, zníži sa množstvo soli a zastaví sa aj príjem tabletiek na chudnutie, ktoré zvyšujú krvný tlak. Na prevenciu bakteriálnej endokarditídy sa používajú antibiotiká (profylaktický priebeh). Týka sa to najmä pacientov, ktorí si chcú ošetriť zuby alebo podstúpiť operáciu. Sú indikované antitrombotiká, ako je aspirín alebo tiklopidín. Tieto lieky sa odporúčajú tým ľuďom s ochorením chlopní, ktorí majú prechodné ischemické ataky (TIA).
Silné antikoagulanciá, ako je warfarín, sú indikované u pacientov s fibriláciou predsiení (srdcová komplikácia spôsobená poruchou mitrálnej chlopne).
Dlhodobé užívanie antikoagulancií môže byť potrebné u tých, ktorí podstúpili operáciu na nahradenie chlopne s umelým implantátom. Balóniková dilatácia je indikovaná na rozšírenie stenotickej chlopne.
Zdroje článku:
http://www.hopkinsmedicine.org/heart_vascular_institute/conditions_treatments/conditions/
https://www.nlm.nih.gov/medlineplus/heartvalvediseases.html
http://www.merckmanuals.com/professional/cardiovascular-disorders/valvular-disorders/
http://www.webmd.com/heart-disease/guide/heart-valve-disease
Podľa materiálov:
©2005-2015 WebMD, LLC.
© Univerzita Johnsa Hopkinsa, nemocnica Johns Hopkins Hospital a zdravotnícky systém Johns Hopkins.
U.S. Národná lekárska knižnica
© 2015 Merck Sharp & Dohme Corp., dcérska spoločnosť Merck & Co., Inc.
Čo sú srdcové chyby?
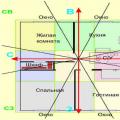
Srdcové chyby sú vrodené alebo získané lézie srdcových chlopní. Ľudia a cicavce majú 4 srdcové chlopne: trikuspidálnu, bikuspidálnu alebo mitrálnu a 2 semilunárne. Dvojcípa (mitrálna) chlopňa je tvorená dvoma cípmi, ktoré sú pripevnené k okrajom ľavého atrioventrikulárneho otvoru. Cez ňu prechádza krv z predsiene do komory, ale chlopňa bráni jej spätnému toku.
Aortálna chlopňa – nachádza sa medzi ľavou komorou a aortou, pozostáva z 3 polmesiacových chlopní, zabraňujú návratu krvi z aorty do komory.
Trikuspidálna chlopňa má tri cípy, ktoré oddeľujú pravú predsieň a pravú komoru. Zabraňuje návratu krvi z komory do predsiene. Polmesačná chlopňa je jednou z dvoch srdcových chlopní, ktorá sa nachádza na výstupe z aorty a pľúcnej tepny. Každá chlopňa má tri cípy, ktoré umožňujú prietok krvi jedným smerom - z komôr do pľúcneho kmeňa a aorty.
Z rôznych dôvodov môžu byť funkcie srdcových chlopní narušené. Tieto chyby môžu byť vrodené alebo získané.
Príznaky srdcových chýb
- Dýchavičnosť.
- Edém.
- Katarálna bronchitída.
- Znížený výkon.
- Nepravidelný pulz.
- Závraty a mdloby.
Stenóza
Jeden z srdcové chyby- stenóza - zúženie chlopňového otvoru. V dôsledku stenózy trikuspidálnej alebo bikuspidálnej chlopne sa prietok krvi v postihnutej polovici predsiene spomaľuje. Pri stenóze chlopní aorty alebo pľúcneho kmeňa sú v dôsledku veľkého preťaženia srdca postihnuté aj zodpovedajúce komory. Pri neúplnom uzavretí srdce pracuje s preťažením. Krv zároveň tečie cez otvory chlopní nielen správnym, ale aj opačným smerom, takže srdce musí krv opäť vysunúť. Ak sa poškodené chlopne pri kontrakcii srdcového svalu dostatočne neuzavrú, potom vznikajú získané srdcové chyby – insuficiencia dvojcípej alebo trojcípej chlopne. Ak sa okraje chlopní zjazvia, ich otvory sa zúžia a pohyb krvi cez ne sa sťaží, potom sa vyvinie stenóza. Najčastejšie sa prejavuje stenóza chlopní ľavej polovice srdca (dvojcípa a aorta).
stenóza mitrálnej chlopne
Choroba postupuje pomerne pomaly. Príznaky: dýchavičnosť pri námahe, studené končatiny, nepravidelný pulz. Okrem toho ochorenie zvyčajne sprevádza kašeľ, únava, búšenie srdca. bolesť na pravej strane, opuch dolných končatín. Koža pier a líc pacienta získava modrastý odtieň. Pri rádiografii a iných výskumných metódach je viditeľná zväčšená ľavá komora, ktorá je spôsobená veľkým preťažením srdca.
Stenóza aortálnej chlopne
Ventil sa úplne neotvorí v dôsledku zúženia medzery medzi pohyblivými klapkami ventilu. Po určitú dobu je ľavá komora schopná kompenzovať zhoršený prietok krvi. Ak však začnú poruchy v práci komory, objavia sa nasledujúce príznaky: dýchavičnosť, závraty, mdloby, bolesť v oblasti srdca. Pri vykonávaní ťažkej fyzickej práce toto ochorenie srdca obzvlášť nebezpečné z dôvodu hrozby náhlej smrti.
Príčiny stenózy chlopne
Častejšie srdcové chyby sú vrodené. Môžu byť spôsobené reumatickým zápalom, bakteriálnou endokarditídou, septickou endokarditídou. Stenóza sa môže vyskytnúť pri šarlach, menej často v dôsledku zranení, aterosklerózy, syfilisu. Vo všetkých prípadoch sú chlopne ventilu spájkované a zúžené. Zároveň sa zužuje aj otvor, ktorým preteká krv. Samozrejme, stenóza chlopne je možná v dôsledku zjazvenia chlopňových cípov alebo povrazcov šliach, ktoré zostávajú po endokarditíde - zápale vnútornej výstelky srdca a jeho chlopní.
Stenóza pravého atrioventrikulárneho ústia
Pri stenóze pravého atrioventrikulárneho ústia v dôsledku poškodenia trikuspidálnej chlopne sa prietok krvi v dutej žile spomalí, zatiaľ čo do pravej komory sa vytlačí menej krvi. Tento defekt sa srdce snaží kompenzovať silnejšou kontrakciou pravej predsiene. Krv sa však rýchlo začne hromadiť aj v krčných žilách a pečeni. Objaví sa silný edém a pacient sa začne dusiť.
Čo je to nedostatočnosť srdcovej chlopne?
Neúplné uzavretie srdcovej chlopne vedie k tomu, že počas srdcových kontrakcií sa mení smer prietoku krvi. Táto dysfunkcia chlopne sa nazýva insuficiencia srdcovej chlopne. Každá chlopňa môže zlyhať, ale najčastejšie sú postihnuté chlopne ľavého srdca. Zvýšenie záťaže vedie k tomu, že srdce nezvláda svoju úlohu, v dôsledku čoho sa srdcový sval zahusťuje, u pacienta sa vyvinie srdcové zlyhanie a dýchavičnosť.
Niekedy lekár diagnostikuje nedostatočnosť jednej alebo druhej srdcovej chlopne u novorodenca. V mnohých prípadoch sa v chlopniach alebo vreckách semilunárnych chlopní nachádzajú malé otvory alebo poškodenie týchto útvarov. Medzi vrodenými srdcovými chybami je však najbežnejšia stenóza chlopne. Diery na chlopniach alebo ich poškodenie možno pozorovať aj u dospelých. Ventilová nedostatočnosť sa u nich častejšie prejavuje v dôsledku skrátenia väzov, ktoré fixujú chlopňu v srdcovej dutine. Zvyčajne sú tieto zmeny spôsobené reumatizmom, bakteriálna infekcia sú menej často spojené s aterosklerózou.
Ďalším špecifickým prípadom je takzvaná aneuryzma srdcovej chlopne, charakterizovaná protrúziou cípov chlopne v dôsledku zápalu, vrodených anomálií alebo degenerácie. Niekedy aneuryzma srdcovej chlopne vedie k zlyhaniu chlopne.
Liečba srdcových chýb
Liečba srdcových chorôb začnite hneď, ako to zistíte. Ak je ochorenie srdca komplikáciou reumatizmu alebo akejkoľvek inej choroby, potom sa tieto choroby liečia predovšetkým.
Pomocou liekov je takmer nemožné vyliečiť poškodenie srdcovej chlopne, nevyhnutný je chirurgický zákrok. Operácie sú dvoch typov. Prvý typ zahŕňa operácie, pri ktorých sa srdcová chlopňa iba pokúša vyliečiť, druhý typ zahŕňa operácie na nahradenie prirodzenej srdcovej chlopne umelou. V niektorých prípadoch rozšírenie postihnutého ventilu umožňuje odstrániť alebo znížiť účinky stenózy. Často sú otvory umiestnené na stenách chlopní šité.
Niekedy je jediným východiskom zo situácie implantácia umelej srdcovej chlopne. Umelé chlopne sa delia na: autológne, homológne a heterológne. Autológne protézy sa vyrábajú z vlastného tkaniva človeka, homológne protézy z tkaniva iného človeka, heterológne protézy sa vyrábajú z iných materiálov, napr. zvieracie tkanivo alebo plast. Umelé srdcové chlopne sú zariadenia vybavené blokovacím prvkom.
Sú srdcové chyby nebezpečné?
Nebezpečenstvo je spojené predovšetkým s tým, že srdce pacienta je vystavené väčšej záťaži ako srdce zdravého človeka. Aby sa vyrovnal s touto záťažou, srdcový sval sa zväčšuje. Následne však, napriek hypertrofii, práca srdca slabne a zle pumpuje krv. V dôsledku toho sa u pacienta vyvinie celkové srdcové zlyhanie, ktoré sa vyznačuje porušením činnosti ľavého a pravého srdca. Srdcové chyby teda potrebujú okamžitú liečbu.
Tým, že srdce vytláča nedostatočné množstvo krvi, je narušené prekrvenie tkanív, dostávajú menej živín a kyslíka. S hromadením krvi v srdci a cievach sa zvyšuje nebezpečenstvo: dochádza k edému, zhoršuje sa funkcia pľúc a iných životne dôležitých orgánov (zvyšuje sa žilový tlak, pečeň, brušná dutina kvapalina sa zhromažďuje). S absenciou liečbu srdcových chýb viesť k zlyhaniu srdca. čo môže viesť k smrti pacienta.
Etiológia aortálnej insuficiencie
Väčšina bežné príčiny organická insuficiencia aortálnej chlopne sú:
- Reumatizmus (asi 70% prípadov);
- infekčná endokarditída;
- Zriedkavejšie príčiny tohto defektu zahŕňajú aterosklerózu, syfilis, systémový lupus erythematosus (Libman-Sachsov lupus endokarditída), reumatoidnú artritídu atď.
Pri reumatickej endokarditíde dochádza k zhrubnutiu, deformácii a vráskaniu cípov semilunárnych chlopní. V dôsledku toho je ich tesné uzavretie počas diastoly nemožné a vzniká chlopňová chyba.
Infekčná endokarditída často postihuje už predtým zmenené chlopne (reumatické ochorenie, ateroskleróza, vrodené anomálie atď.), čo spôsobuje deformáciu, eróziu alebo perforáciu chlopní.
Treba mať na pamäti možnosť relatívnej nedostatočnosti aortálnej chlopne v dôsledku prudkého rozšírenia aorty a prstenca chlopne pri nasledujúcich ochoreniach:
- arteriálna hypertenzia;
- aneuryzmy aorty akéhokoľvek pôvodu;
- ankylozujúca reumatoidná spondylitída.
V týchto prípadoch sa v dôsledku expanzie aorty rozchádzajú (oddeľujú) hrbolčeky aortálnej chlopne a taktiež sa počas diastoly neuzavrú.
Nakoniec by sme si mali byť vedomí možnosti vrodenej chyby aortálnej chlopne, napríklad vzniku vrodenej bikuspidálnej aortálnej chlopne alebo dilatácie aorty pri Marfanovom syndróme atď.
Insuficiencia aortálnej chlopne pri vrodených chybách je zriedkavá a často spojená s inými vrodenými chybami.
Nedostatočnosť aortálnej chlopne spôsobuje, že značné množstvo krvi (regurgitácia) vyvrhnuté do aorty sa vracia späť do ľavej komory počas diastoly. Objem krvi vracajúci sa do ľavej komory môže presiahnuť polovicu celkového srdcového výdaja.
Pri insuficiencii aortálnej chlopne je teda počas diastoly ľavá komora naplnená v dôsledku prietoku krvi z ľavej predsiene a aortálneho refluxu, čo vedie k zvýšeniu koncového diastolického objemu a diastolického tlaku v dutine ľavej komory. .
V dôsledku toho sa ľavá komora zväčšuje a výrazne hypertrofuje (konečný diastolický objem ľavej komory môže dosiahnuť 440 ml, rýchlosťou 60-130 ml).
Hemodynamické zmeny
Voľný uzáver cípov aortálnej chlopne vedie počas diastoly k regurgitácii krvi z aorty do ľavej komory. Spätný tok krvi začína ihneď po uzavretí semilunárnych chlopní, t.j. bezprostredne po II tóne a môže pokračovať počas diastoly.
Jeho intenzita je určená meniacim sa tlakovým gradientom medzi aortou a dutinou ĽK, ako aj veľkosťou chlopňového defektu.
Mitralizácia zveráku- možnosť "mitralizácie" aortálnej insuficiencie, t.j. výskyt relatívnej insuficiencie mitrálnej chlopne s výraznou dilatáciou ľavej komory, dysfunkciou papilárnych svalov a expanziou fibrózneho prstenca mitrálnej chlopne.
Súčasne sa chlopňové cípy nezmenia, ale počas systoly komôr sa úplne nezatvoria. Zvyčajne sa tieto zmeny vyvíjajú v neskorých štádiách ochorenia s výskytom systolickej dysfunkcie ĽK a výraznou myogénnou dilatáciou komory.
"Mitralizácia" insuficiencie aortálnej chlopne vedie k regurgitácii krvi z ĽK do LA, jej expanzii a výraznému zhoršeniu stagnácie v pľúcnom obehu.
Hlavné hemodynamické dôsledky insuficiencie aortálnej chlopne sú:
Kompenzačná excentrická hypertrofia ĽK (hypertrofia + dilatácia), ktorá vzniká na samom začiatku vzniku defektu. Známky systolickej insuficiencie ľavej komory, stagnácia krvi v pľúcnom obehu a pľúcna hypertenzia, ktoré sa vyvíjajú s dekompenzáciou defektu. Niektoré znaky krvnej náplne arteriálneho cievneho systému systémového obehu:
- zvýšený systolický krvný tlak;
- nízky diastolický krvný tlak;
- zvýšená pulzácia aorty, veľkých arteriálnych ciev av závažných prípadoch - artérií svalového typu (arterioly), v dôsledku zvýšenia plnenia artérií v systole a rýchleho poklesu plnenia v diastole;
- zhoršená perfúzia periférnych orgánov a tkanív v dôsledku relatívneho zníženia efektívneho srdcového výdaja a tendencie k periférnej vazokonstrikcii.
Relatívna nedostatočnosť koronárneho prietoku krvi.
1. Excentrická hypertrofia ľavej komory
Zvýšenie diastolického plnenia ľavej komory krvou vedie k objemovému preťaženiu tejto časti srdca a zvýšeniu EDV komory.
V dôsledku toho sa vyvinie výrazná excentrická hypertrofia ĽK (hypertrofia myokardu + dilatácia komorovej dutiny) - hlavný mechanizmus kompenzácie tohto defektu. Po dlhú dobu, zvýšenie sily kontrakcie ĽK, ktorá je v dôsledku zvýšenej svalová hmota komory a zahrnutím Starlingovho mechanizmu, zabezpečuje vypudenie zvýšeného objemu krvi.
Ďalším zvláštnym kompenzačným mechanizmom je tachykardia charakteristická pre aortálnu insuficienciu, ktorá vedie ku skráteniu diastoly a určitému obmedzeniu regurgitácie krvi z aorty.
2. Srdcová dekompenzácia
Postupom času dochádza k poklesu systolickej funkcie ĽK a napriek pokračujúcemu zvyšovaniu EDV komory sa jej tepový objem už nezväčšuje alebo dokonca nezmenšuje. V dôsledku toho sa zvyšuje krvný tlak v ĽK, plniaci tlak a tým aj tlak v LA a žilách pľúcneho obehu. Pľúcna kongescia v prípade systolickej dysfunkcie ĽK (zlyhanie ľavej komory) je teda druhým hemodynamickým dôsledkom insuficiencie aortálnej chlopne.
V budúcnosti, s progresiou porušení kontraktility ĽK, sa vyvinie pretrvávajúca pľúcna hypertenzia a hypertrofia av zriedkavých prípadoch aj pankreatická insuficiencia. V tejto súvislosti je potrebné poznamenať, že pri dekompenzácii insuficiencie aortálnej chlopne, ako aj pri dekompenzácii aortálnej stenózy vždy prevládajú klinické prejavy zlyhanie ľavej komory a stagnácia krvi v pľúcnom obehu, zatiaľ čo príznaky zlyhania pravej komory sú mierne alebo (častejšie) úplne chýbajú.
Tretím hemodynamickým dôsledkom insuficiencie aortálnej chlopne sú výrazné znaky plnenia arteriálneho riečiska systémového obehu krvou, ktoré sa často zisťujú ešte v štádiu kompenzácie defektu, t.j. pred rozvojom zlyhania ľavej komory. Najvýznamnejšie z nich sú:
- zníženie diastolického tlaku v aorte, čo sa vysvetľuje regurgitáciou časti krvi (niekedy významnou) v ľavej komore
- výrazné zvýšenie pulzného tlaku v aorte, veľkých arteriálnych cievach a pri ťažkej insuficiencii aortálnej chlopne - dokonca aj v artériách svalového typu (arterioly). K tomuto diagnosticky dôležitému javu dochádza v dôsledku výrazného zvýšenia rýchlosti ľavej komory (zvýšenie systolického krvného tlaku) a rýchleho návratu časti krvi do ľavej komory („vyprázdnenie“ arteriálneho systému), sprevádzané poklesom pri diastolickom krvnom tlaku. Treba poznamenať, že zvýšenie pulzových fluktuácií aorty a veľkých artérií a objavenie sa arteriolových pulzácií neobvyklých pre odporové cievy sú základom mnohých klinických symptómov zistených pri insuficiencii aortálnej chlopne.
4. "Pevný" srdcový výdaj
Vyššie bolo ukázané, že pri aortálnej insuficiencii v dlhodobom pokoji môže ĽK zabezpečiť ejekciu zvýšeného systolického objemu krvi do aorty, ktorá plne kompenzuje nadmerné diastolické naplnenie ĽK.
Pri fyzickej aktivite, t.j. v podmienkach ešte väčšieho zintenzívnenia krvného obehu kompenzačná zvýšená pumpovacia funkcia ľavej komory nestačí „zvládnuť“ ešte väčšie objemové preťaženie komory a dochádza k relatívnemu poklesu srdcového výdaja.
5. Zhoršená perfúzia periférnych orgánov a tkanív
Pri dlhšej existencii insuficiencie aortálnej chlopne vzniká zvláštna paradoxná situácia: napriek prudkému zvýšeniu srdcového výdaja (presnejšie jeho absolútnym hodnotám) sa pozoruje zníženie perfúzie periférnych orgánov a tkanív.
Je to spôsobené predovšetkým neschopnosťou ĽK ďalej zvyšovať zdvihový objem pri fyzickom a iných typoch cvičenia (fixná VR). S dekompenzáciou defektu veľký význam nadobudne aj pokles systolickej funkcie ĽK (v pokoji aj pri záťaži). Nakoniec, aktivácia SAS, RAAS a tkanivových neurohormonálnych systémov, vrátane endoteliálnych vazokonstrikčných faktorov, tiež zohráva určitú úlohu pri poruchách periférneho prietoku krvi.
Pri ťažkej aortálnej regurgitácii môžu byť poruchy perfúzie periférnych orgánov a tkanív spôsobené aj opísanými znakmi krvnej náplne arteriálneho cievneho systému, a to: rýchlym odtokom krvi z arteriálneho systému alebo aspoň zastavením alebo spomalením v pohybe krvi cez periférne cievy počas diastoly.
6. Nedostatočnosť koronárnej cirkulácie
Zvlášť pozoruhodný je ďalší dôležitý dôsledok insuficiencie aortálnej chlopne - výskyt nedostatočnosti koronárnej cirkulácie, čo je vysvetlené dvoma hlavnými dôvodmi spojenými so zvláštnosťami intrakardiálnej hemodynamiky pri tomto defekte:
- nízky diastolický tlak v aorte.
Ako je známe, k naplneniu koronárneho cievneho riečiska ľavej komory dochádza počas diastoly, keď sa znižuje intramyokardiálne napätie a diastolický tlak v dutine ĽK a tým aj tlakový gradient medzi aortou (asi 70–80 mm Hg) a dutiny ĽK (5–10 mm Hg), ktorá určuje koronárny prietok krvi. Je zrejmé, že zníženie diastolického tlaku v aorte vedie k zníženiu gradientu aorty a ľavej komory a koronárny prietok krvi výrazne klesá.
- druhým faktorom vedúcim k vzniku relatívnej koronárnej insuficiencie je vysoké intramyokardiálne napätie steny ĽK pri komorovej systole, ktoré podľa Laplaceovho zákona závisí od úrovne intrakavitárneho systolického tlaku a polomeru ĽK. Výrazná dilatácia komory je prirodzene sprevádzaná zvýšením intramyokardiálneho napätia jej steny. V dôsledku toho sa prudko zvyšuje práca ľavej komory a potreba myokardu na kyslík, ktorý nie je plne zabezpečený koronárnymi cievami, ktoré fungujú v hemodynamicky nepriaznivých podmienkach.
Klinické prejavy
Dlhodobo formovaná nedostatočnosť aortálnej chlopne (10–15 rokov) nemusí byť sprevádzaná subjektívnymi klinickými prejavmi a nemusí upútať pozornosť pacienta a lekára. Výnimkou sú prípady akútnej insuficiencie aortálnej chlopne u pacientov s infekčnou endokarditídou, disekujúcou aneuryzmou aorty atď.
Jedným z prvých klinických prejavov ochorenia je nepríjemný pocit zvýšená pulzácia v krku, v hlave, ako aj zvýšený tlkot srdca (pacienti „cítia srdce“), najmä v ľahu. Tieto symptómy sú spojené s vysokým srdcovým výdajom a pulzným tlakom v arteriálnom systéme, opísaným vyššie.
Tieto pocity sú často sprevádzané kardiopalmus. spojené so sínusovou tachykardiou charakteristickou pre insuficienciu aortálnej chlopne.
Pri výraznom defekte aortálnej chlopne sa pacient môže vyvinúť závraty. náhly pocit mdloby až sklon k mdlobám, najmä pri námahe alebo rýchlej zmene polohy tela. To poukazuje na cerebrovaskulárnu insuficienciu spôsobenú neschopnosťou ľavej komory adekvátne meniť srdcový výdaj (fixný tepový objem) a poruchou cerebrálnej perfúzie.
Bolesť srdca(angina pectoris) – môže sa vyskytnúť aj u pacientov s ťažkým defektom aortálnej chlopne, a to dlho pred objavením sa známok dekompenzácie ĽK. Bolesť je zvyčajne lokalizovaná za hrudnou kosťou, ale často sa svojím charakterom líši od typickej anginy pectoris.
Nie sú tak často spojené s určitými vonkajšími provokujúcimi faktormi (napríklad fyzickou aktivitou alebo emočným stresom) ako záchvaty angíny pectoris u pacientov s ochorením koronárnych artérií. Bolesť sa často vyskytuje v pokoji a má tlakovú alebo kompresívnu povahu, zvyčajne trvá dlho a nie je vždy dobre zastavená nitroglycerínom. Zvlášť ťažko tolerujú pacienti záchvaty nočnej angíny, sprevádzané hojným potením.
Typické anginózne záchvaty u pacientov s insuficienciou aortálnej chlopne spravidla naznačujú prítomnosť sprievodného ochorenia koronárnych artérií a aterosklerotického zúženia koronárnych ciev.
Obdobie dekompenzácie je charakterizované objavením sa príznakov zlyhania ľavej komory.
Dýchavičnosť najprv sa objaví počas cvičenia a potom v pokoji. S progresívnym poklesom systolickej funkcie ĽK sa dýchavičnosť stáva ortopnoe.
Potom sa k nej pridružia astmatické záchvaty (srdcová astma a pľúcny edém). Charakterizované výskytom únavy počas cvičenia, všeobecnou slabosťou. Z pochopiteľných dôvodov sú všetky symptómy spojené s nedostatočnosťou cerebrálnej a koronárnej cirkulácie zhoršené výskytom zlyhania ľavej komory. Nakoniec, vo viac zriedkavých prípadoch, keď po dlhú dobu pretrváva a postupuje pľúcna hypertenzia. a pacienti nezomierajú na zlyhanie ľavej komory, možno zistiť jednotlivé príznaky stagnácie krvi v žilovom riečisku systémového obehu (edém, ťažoba v pravom hypochondriu, dyspeptické poruchy) spojené s poklesom systolickej funkcie hypertrofovaného pankreasu .
Nestáva sa to však častejšie a v klinickom obraze prevládajú vyššie opísané symptómy v dôsledku poškodenia ľavých častí srdca, charakteristík krvného zásobenia arteriálneho cievneho systému veľkého kruhu a príznakov stagnácie krvi. v žilách pľúcneho obehu.
Inšpekcia
Pri celkovom vyšetrení pacientov s aortálnou insuficienciou upúta pozornosť predovšetkým bledosť kože, poukazujúca na nedostatočné prekrvenie periférnych orgánov a tkanív.
S výrazným defektom aortálnej chlopne, početné vonkajšie znaky poklesy systolicko-diastolického tlaku v arteriálnom systéme, ako aj zvýšená pulzácia veľkých a menších tepien:
- zvýšená pulzácia krčných tepien(„Tanec karotídy“), ako aj okom viditeľná pulzácia v oblasti všetkých povrchovo umiestnených veľkých artérií (brachiálne, radiálne, temporálne, femorálne, artérie zadnej časti chodidla atď.). );
- de Mussetov znak- rytmické potriasanie hlavy dopredu a dozadu v súlade s fázami srdcového cyklu (v systole a diastole);
- Quinckeho symptóm("kapilárny pulz", "predkapilárny pulz") - striedavé začervenanie (v systole) a blanšírovanie (v diastole) nechtového lôžka na báze nechtu s dostatočne intenzívnym tlakom na jeho vrchol. U zdravého človeka sa pri takomto tlaku v systole aj v diastole zachováva bledá farba nechtového lôžka. Podobný variant Quinckeho "predkapilárneho pulzu" sa zistí pri stlačení na pery pomocou skleneného sklíčka;
- Landolfiho znamenie- pulzácia zreníc vo forme ich zúženia a rozšírenia;
- Mullerov príznak- pulzácia mäkkého podnebia.
Palpácia a perkusie srdca
Vrcholový tep je výrazne zvýšený v dôsledku hypertrofie ĽK, difúzny ("klenutý") a posunutý doľava a dole (dilatácia ĽK). Pri výraznom defekte aortálnej chlopne je možné určiť vrcholový rytmus v medzirebrovom priestore VI pozdĺž prednej axilárnej línie.
Systolické chvenie sa často zistí na srdcovej báze - pozdĺž ľavého a pravého okraja hrudnej kosti, v jugulárnom záreze a dokonca aj na krčných tepnách. Vo väčšine prípadov neindikuje sprievodnú aortálnu stenózu aortálneho ústia, ale je spojená s rýchlym výronom zvýšeného objemu krvi cez aortálnu chlopňu. V tomto prípade sa otvor aortálnej chlopne stáva relatívne "úzkym" pre prudko zvýšený objem krvi vytlačenej počas obdobia vypudzovania do aorty. To prispieva k vzniku turbulencií v oblasti aortálnej chlopne, ktorých klinickým prejavom je nízkofrekvenčný systolický tremor detekovaný palpáciou a funkčný systolický šelest na báze srdca, určený auskultáciou.
Diastolické chvenie v prekordiálnej oblasti s insuficienciou aortálnej chlopne je extrémne zriedkavé.
Perkusia u všetkých pacientov s aortálnou insuficienciou je určená prudkým posunom ľavého okraja relatívnej tuposti srdca doľava. Charakteristická je takzvaná konfigurácia aorty so zvýrazneným „pásom“ srdca.
Až keď dôjde k dilatácii LA v dôsledku „mitralizácie“ defektu, môže dôjsť k vyhladeniu „pásu“ srdca.
Auskultácia srdca
Typickými auskultačnými znakmi aortálnej insuficiencie sú diastolický šelest na aorte a v Botkinovom bode, oslabenie II a I srdcových ozvov, ako aj takzvaný „sprievodný“ systolický šelest na aorte funkčného charakteru.
I tón zmeny. Zvyčajne je 1. tón na vrchole oslabený v dôsledku prudkého objemového preťaženia ĽK a spomalenia izovolumickej kontrakcie komory. Niekedy je môj tón rozdelený.
II sa mení tón. V závislosti od etiológie defektu sa tón II môže buď zvyšovať alebo znižovať, až kým nezmizne. Deformácia a skrátenie chlopňových chlopní v dôsledku reumatizmu alebo infekčnej endokarditídy prispieva k oslabeniu II tónu na aorte alebo k jeho vymiznutiu. Syfilitické poškodenie aorty je charakterizované zvýšeným II tónom s kovovým nádychom („zvonivý“ II tón).
Patologický III tón auskultovať pri aortálnej insuficiencii pomerne často. Výskyt tretieho tónu naznačuje výrazné objemové preťaženie ľavej komory, ako aj zníženie jej kontraktility a diastolického tónu.
diastolický šelest na aorte je najcharakteristickejším auskultačným znakom aortálnej insuficiencie. Hluk je najlepšie počuť v medzirebrovom priestore II napravo od hrudnej kosti a v medzirebrovom priestore III-IV na ľavom okraji hrudnej kosti a prenáša sa na vrchol srdca.
Diastolický šelest pri aortálnej insuficiencii začína v protodiastolickom období, t.j. hneď po druhom tóne, postupne slabne počas celej diastoly. V závislosti od stupňa regurgitácie sa mení frekvenčná odozva diastolického šelestu: mierna regurgitácia je sprevádzaná jemným fúkaním, prevažne vysokofrekvenčným šelestom; pri ťažkej regurgitácii sa určuje zmiešané frekvenčné zloženie hluku, ťažká regurgitácia vedie k vzniku hrubšieho nízko- a strednofrekvenčného šumu. Táto povaha hluku sa pozoruje napríklad pri syfilitických léziách aorty.
Malo by sa pamätať na to, že s dekompenzáciou defektu, tachykardiou, ako aj s kombinovaným ochorením aorty srdca sa intenzita diastolického šelestu aortálnej insuficiencie znižuje.
Funkčné zvuky
Funkčný diastolický Flintov šelest- ide o presystolický šelest relatívnej (funkčnej) stenózy ľavého atrioventrikulárneho ústia, ktorý občas počujeme u pacientov s organickou insuficienciou aortálnej chlopne.
Vzniká v dôsledku posunutia predného cípu mitrálnej chlopne regurgitačným prúdom krvi z aorty, čo vytvára prekážku diastolickému prietoku krvi z LA do ĽK počas aktívnej systoly predsiení.
V genéze tohto hluku je pravdepodobne dôležitá aj vibrácia cípov a akordov mitrálnej chlopne, ku ktorej dochádza v dôsledku „zrážky“ turbulentných prietokov krvi vstupujúcich do dutiny ĽK z aorty a LA.
Zároveň sa na srdcovom hrote okrem drôtového organického diastolického šelestu aortálnej insuficiencie vyskytuje aj presystolické zosilnenie šelestu – Flintov šelest.
Funkčný systolický šelest u pacientov s organickou insuficienciou aortálnej chlopne je často počuť relatívna stenóza aortálneho ústia.
Hluk vzniká v dôsledku výrazného zvýšenia systolického objemu krvi vytlačenej do aorty ĽK v období exilu, pri ktorom sa normálne nezmenené otvorenie aortálnej chlopne relatívne zúži - vzniká relatívna (funkčná) stenóza aortálneho ústia. vytvorené s turbulentným prietokom krvi z ĽK do aorty.
Súčasne sa na aorte a v Botkinovom bode okrem organického diastolického šelestu aortálnej insuficiencie pri vypudzovaní krvi ozýva funkčný systolický šelest, ktorý je možné preniesť do celej oblasti hrudnej kosti. , vrchol srdca a šíri sa do oblasti jugulárneho zárezu a pozdĺž krčných tepien.
Pri vyšetrovaní cievneho systému u pacientov s insuficienciou aortálnej chlopne je potrebné venovať pozornosť existencii ešte dvoch cievnych auskultačných fenoménov:
1. Symptóm Duroziera (dvojitý zvuk Duroziera). Tento neobvyklý auskultačný jav je počuť cez femorálnu artériu v inguinálnej oblasti, priamo pod pupartitným väzom.
Jednoduchou aplikáciou stetoskopu v tejto oblasti (bez tlaku) možno určiť tonus stehennej tepny - zvuk synchrónny s lokálnym tepnovým pulzom. Postupným tlakom hlavicou fonendoskopu v tejto oblasti sa vytvorí umelý uzáver stehennej tepny a začne sa ozývať najskôr tichý a krátky a potom intenzívnejší systolický šelest.
Následná kompresia femorálnej artérie niekedy vedie k diastolickému šelestu. Tento druhý šelest je tichší a kratší ako systolický šelest. Fenomén Durozierovho dvojitého šumu sa zvyčajne vysvetľuje väčšou ako normálnou objemovou rýchlosťou prietoku krvi alebo retrográdnym (smerom k srdcu) prietokom krvi vo veľkých tepnách.
2. Dvojtónový Traube- pomerne zriedkavý zvukový jav, keď sa na veľkej tepne (napríklad stehennej) ozývajú dva tóny (bez stlačenia cievy). Druhý tón je zvyčajne spojený s reverzným tokom krvi v arteriálnom systéme v dôsledku závažnej regurgitácie krvi z aorty do ľavej komory.
Arteriálny tlak
Pri aortálnej insuficiencii dochádza k zvýšeniu systolického a zníženiu diastolického krvného tlaku, čo má za následok zvýšenie pulzného krvného tlaku.
Pokles diastolického tlaku pri insuficiencii aortálnej chlopne si vyžaduje komentár. Pri priamom invazívnom meraní krvného tlaku v aorte diastolický tlak nikdy neklesne pod 30 mm Hg. čl. Pri meraní krvného tlaku Korotkovovou metódou u pacientov s ťažkou insuficienciou aortálnej chlopne sa však diastolický tlak často zníži na nulu. To znamená, že pri meraní krvného tlaku, keď tlak v manžete klesne pod skutočný diastolický tlak v aorte nad tepnou, naďalej sa ozývajú Korotkovove zvuky.
Dôvod tohto nesúladu medzi priamymi a nepriamymi meraniami TK spočíva v mechanizmoch, ktorými sa Korotkovove zvuky objavujú počas meraní TK. Tak či onak, Korotkovove zvuky sa určujú auskultáciou, pokiaľ vo veľkej tepne pretrváva prerušovaný prietok krvi. U zdravého človeka je takýto „pulzujúci“ prietok krvi umelo vytvorený stláčaním brachiálnej tepny manžetou. Keď tlak v manžete dosiahne diastolický krvný tlak, rozdiel medzi rýchlosťou prietoku krvi v brachiálnej tepne v systole a diastole sa zníži a Korotkovove zvuky prudko zoslabnú (štvrtá fáza Korotkovových zvukov) a úplne zmiznú (V. fáza).
Ťažká nedostatočnosť aortálnej chlopne je charakterizovaná neustálou existenciou veľkého kruhu "pulzujúceho" prietoku krvi v arteriálnom systéme. Preto, ak počúvate oblasť veľkej tepny (aj bez stlačenia manžetou), niekedy (pri ťažkej aortálnej insuficiencii) môžete počúvať zvuky pripomínajúce Korotkovove tóny. Malo by sa pamätať na to, že "nekonečný tonus" na veľkej tepne (alebo diastolický krvný tlak = 0) možno určiť aj s výrazným znížením tonusu arteriálnej steny, napríklad u pacientov s neurocirkulačnou dystóniou.
Vo väčšine prípadov má pulz na radiálnej artérii charakteristické znaky: určuje sa rýchly vzostup (rast) pulznej vlny a jej rovnako prudký a rýchly pokles.
Arteriálny pulz sa stáva rýchlym, vysokým, veľkým a rýchlym (pulsus celer, altus, magnus et frequens). Takýto pulz, vytvárajúci striedanie rýchleho a silného napätia v stenách tepien, môže viesť k tomu, že na tepnách, kde zvuky bežne nepočuť, sa začnú určovať tóny. Okrem toho sa závažnosť pulsus celer et magnus môže prejaviť vo výskyte takzvaného "tónu dlane", určeného na vnútornom povrchu pacientovej ruky aplikovaného na ucho lekára.
Inštrumentálna diagnostika
EKG
Elektrokardiografická štúdia odhaľuje otočenie elektrickej osi srdca doľava, zvýšenie vlny R v ľavých zvodoch hrudníka a v budúcnosti posun segmentu ST smerom nadol a inverziu vlny T v štandardný a ľavý hrudný vývod.
Pri nedostatočnosti aortálnej chlopne na EKG sa určujú:
- Pri insuficiencii aortálnej chlopne sa vo väčšine prípadov zistia známky závažnej hypertrofie ĽK bez jej systolického preťaženia, t.j. bez zmeny koncovej časti komorového komplexu. Depresia segmentu RS-T a hladkosť alebo inverzia T sa pozorujú iba počas obdobia dekompenzácie defektu a rozvoja srdcového zlyhania. Pri „mitralizácii“ aortálnej insuficiencie sa na EKG okrem známok hypertrofie ĽK môžu objaviť známky hypertrofie ľavej predsiene (P-mitrale).
Röntgenové vyšetrenie
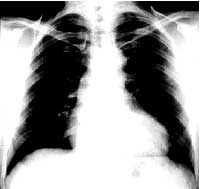
Pri insuficiencii aortálnej chlopne sa spravidla zisťujú zreteľné rádiologické príznaky dilatácie ĽK. V priamej projekcii už nanajvýš skoré štádia vývoj ochorenia je určený výrazným predĺžením dolného oblúka ľavého obrysu srdca a posunom srdcového vrcholu doľava a dole.
V tomto prípade sa uhol medzi cievnym zväzkom a obrysom ĽK stáva menej tupým a „pás“ srdca sa viac zvýrazní („aortálna“ konfigurácia srdca). V ľavej prednej šikmej projekcii dochádza k zúženiu retrokardiálneho priestoru.
echokardiografia
Echokardiografia odhalí množstvo charakteristické príznaky. Koncová diastolická veľkosť ľavej komory je zväčšená. Zisťuje sa hyperkinéza zadnej steny ľavej komory a medzikomorového septa. Zaznamenáva sa vysokofrekvenčný flutter (chvenie) predného cípu mitrálnej chlopne, medzikomorového septa a niekedy aj zadného cípu počas diastoly. Mitrálna chlopňa sa predčasne zatvára a počas obdobia jej otvárania sa znižuje amplitúda pohybu chlopní.
Srdcová katetrizácia
Pri katetrizácii srdca a vykonaní príslušných invazívnych štúdií u pacientov s aortálnou insuficienciou sa zisťuje zvýšenie srdcového výdaja, KDD v ĽK a objem regurgitácie. Posledný ukazovateľ sa vypočíta ako percento vo vzťahu k objemu zdvihu. Objem regurgitácie celkom dobre charakterizuje stupeň insuficiencie aortálnej chlopne.
Diagnostika a diferenciálna diagnostika
Rozpoznanie insuficiencie aortálnej chlopne zvyčajne nespôsobuje ťažkosti s diastolickým šelestom v Botkinovom bode alebo na aorte, zväčšením ľavej komory a niektorými periférnymi príznakmi tohto defektu (veľký pulzný tlak, zvýšenie tlakového rozdielu medzi femorálnym resp. brachiálne tepny do 60-100 mm Hg..charakteristické zmeny pulzu).
Funkčný však môže byť aj diastolický šelest na aorte a v bode V, napríklad pri urémii. Pri kombinovaných srdcových chybách a malej aortálnej insuficiencii môže byť rozpoznanie chyby ťažké. V týchto prípadoch pomáha Echokardiografické vyšetrenie, najmä v kombinácii s dopplerovskou kardiografiou.
Najväčšie ťažkosti vznikajú pri určovaní etiológie tohto defektu. Ďalšie zriedkavé príčiny sú možné: myxomatózna chlopňová choroba, mukopolysacharidóza, osteogenesis imperfecta.
Reumatický pôvod ochorenie srdca možno potvrdiť údajmi v anamnéze: približne polovica týchto pacientov má príznaky typickej reumatickej horúčky. V prospech reumatickej etiológie defektu hovoria aj presvedčivé známky mitrálnej alebo aortálnej stenózy. Identifikácia aortálnej stenózy môže byť náročná. Systolický šelest nad aortou, ako už bolo uvedené vyššie, sa ozýva aj pri čistej aortálnej insuficiencii a systolické chvenie nad aortou sa vyskytuje len pri jej ostrej stenóze. V tomto ohľade má veľký význam echokardiografia.
Výskyt aortálnej insuficiencie u pacienta s reumatickou mitrálnou chorobou srdca je vždy podozrivý z vývoja infekčná endokarditída. aj keď to môže byť spôsobené recidívou reumatizmu. V tejto súvislosti je v takýchto prípadoch vždy potrebné vykonať dôkladné vyšetrenie pacienta opakovanými hemokultiváciami. Insuficiencia aortálnej chlopne syfilitického pôvodu v posledné roky vyskytuje oveľa menej často. Diagnózu uľahčuje identifikácia príznakov neskorého syfilisu v iných orgánoch, ako je poškodenie centrálneho nervového systému. V tomto prípade je diastolický šelest lepšie počuť nie v Botkin-Erbovom bode, ale nad aortou - v druhom medzirebrovom priestore vpravo a šíri sa široko dole, na oboch stranách hrudnej kosti. Vzostupná aorta je rozšírená. Vo značnom počte prípadov sa zistia pozitívne sérologické reakcie a obzvlášť dôležitá je imobilizačná reakcia bledého treponému.
Aortálna nedostatočnosť môže byť spôsobená ateroskleróza. Pri ateromatóze oblúka aorty sa chlopňový krúžok rozširuje s výskytom miernej regurgitácie, menej časté sú ateromatózne lézie chlopňových cípov. Pri reumatoidnej artritíde (séropozitívnej) sa aortálna insuficiencia pozoruje približne v 2-3% prípadov a pri dlhom priebehu (25 rokov) Bechterevovej choroby dokonca u 10% pacientov. Prípady reumatoidnej aortálnej insuficiencie sú opísané dlho pred objavením sa známok poškodenia chrbtice alebo kĺbov. Ešte menej často sa tento defekt pozoruje pri systémovom lupus erythematosus (podľa V.S. Moiseeva, I.E. Tareeva, 1980, v 0,5% prípadov).
Prevalencia Marfanov syndróm vo vyjadrenej forme, podľa rôznych zdrojov od 1 do 46 na 100 000 obyvateľov.
Kardiovaskulárna patológia spolu s typickými zmenami na kostre a očiach je súčasťou tohto syndrómu, ale takmer u polovice týchto pacientov sa ťažko zistí len pomocou echokardiografie. Okrem typického poškodenia aorty s rozvojom jej aneuryzmy a aortálnej insuficiencie je možné poškodenie aortálnej a mitrálnej chlopne. S jasnou rodinnou predispozíciou a výraznými extrakardiálnymi znakmi kardiovaskulárnej patológie sa syndróm zisťuje v detstve. Ak anomálie skeletu nie sú veľmi výrazné, ako je to u pacienta opísaného vyššie, poškodenie srdca možno zistiť v akomkoľvek veku, zvyčajne však v tretej, štvrtej a dokonca šiestej dekáde života. Zmeny v aorte sa týkajú predovšetkým svalovej vrstvy; v stene sa nachádzajú nekrózy s cystami, možné sú fibromicko-somatózne zmeny chlopní. Aortálna regurgitácia často postupuje postupne, ale môže sa objaviť alebo zhoršiť náhle.
Cystická nekróza bez iných znakov Marfanovho syndrómu sa nazýva Erdheimov syndróm. Predpokladá sa, že podobné zmeny sa môžu súčasne alebo nezávisle vyskytnúť v pľúcnych tepnách, čo spôsobuje ich takzvanú vrodenú idiopatickú expanziu. Dôležitým diferenciálno-diagnostickým znakom, ktorý umožňuje odlíšiť lézie aorty pri Marfanovom syndróme od syfilitických, je absencia jej kalcifikácie. Poškodenie mitrálnej chlopne a akordov s ich zlomom sa vyskytuje len u niektorých pacientov, zvyčajne sprevádza poškodenie aorty a vedie k prolapsu cípov mitrálnej chlopne s mitrálnou insuficienciou.
Zriedkavou príčinou aortálnej regurgitácie môže byť Takayasuova choroba- nešpecifická aortoarteritída, ktorá sa vyskytuje najmä u mladých žien v druhej - tretej dekáde života a je spojená s poruchami imunity. Choroba zvyčajne začína s bežné príznaky: horúčka, strata hmotnosti, bolesti kĺbov. V klinickom obraze v budúcnosti dominujú známky poškodenia veľkých tepien vybiehajúcich z aorty, častejšie z jej oblúka. V dôsledku zhoršenej priechodnosti v tepnách pulz často zmizne, niekedy len na jednej ruke. Poškodenie veľkých tepien oblúka aorty môže viesť k cerebrovaskulárnej insuficiencii a poškodeniu zraku. Poškodenie renálnych artérií je sprevádzané rozvojom arteriálnej hypertenzie. Nedostatočnosť chlopní, aorty môže byť spôsobená rozšírením oblúka aorty u pacientov s obrovskobunkovou arteritídou. Toto ochorenie sa vyvíja u starších ľudí, prejavuje sa poškodením temporálnych artérií, ktoré sú v typických prípadoch hmatateľné vo forme hustého, bolestivého nodulárneho povrazca. Možné poškodenie intrakardiálnych tepien.
Aortálna insuficiencia je často kombinovaná s rôznymi extrakardiálnymi prejavmi, ktorých starostlivá analýza nám umožňuje určiť povahu srdcového ochorenia.
Predpoveď
Očakávaná dĺžka života pacientov, dokonca aj s ťažkou aortálnou insuficienciou, je zvyčajne viac ako 5 rokov od okamihu diagnózy a na polovicu - dokonca viac ako 10 rokov.
Prognóza sa zhoršuje pridaním koronárnej insuficiencie (anginózne záchvaty) a srdcového zlyhania. Medikamentózna terapia je v týchto prípadoch zvyčajne neúčinná. Predpokladaná dĺžka života pacientov po nástupe srdcového zlyhania je asi 2 roky. Včasná chirurgická liečba výrazne zlepšuje prognózu.
Nedostatočnosť srdcovej chlopne
Neúplné uzavretie srdcových chlopní spôsobuje, že časť krvi prúdi späť, z dutiny s vysokým tlakom do dutiny s nižším tlakom.
Ide o nedostatočnosť srdcovej chlopne, ktorá vedie k dodatočnému zaťaženiu srdca, zvýšeniu priameho prietoku krvi cez chlopňu.
Dochádza k únave srdca, naťahovaniu dutín srdca a veľkých ciev pri chlopni.
Porucha ventilu a príčiny
Keď je srdcová chlopňa nedostatočná, komora priľahlá k nej by sa mala zväčšiť úmerne k prietoku krvi. Ľavá komora je kužeľovitá a prežíva viac vysoký tlak, preto je pravdepodobnejšie, že bude postihnutý v dôsledku nedostatočnosti chlopne, v porovnaní s kosáčikovitou pravou, ktorá je potom vystavená výrazne menšiemu tlaku. Preto sa srdcové zlyhanie častejšie pozoruje pri chlopňovej nedostatočnosti ľavej strany srdca.
Diagnostika
Ventilová nedostatočnosť sa diagnostikuje v troch štádiách. V prvom štádiu sa zistí samotná skutočnosť nedostatočnosti, ktorá je určená charakteristickým hlukom regurgitácie a tiež sa rozpozná, ktorá konkrétna chlopňa je ovplyvnená. Hluk regurgitácie vždy zachytáva relaxačnú fázu. Auskultácia (počúvanie) sa vykonáva cez aortu na pravom hornom okraji hrudnej kosti, pľúcny kmeň umiestnený na ľavom hornom okraji hrudnej kosti, mitrálnu chlopňu a trikuspidálnu chlopňu na ľavom dolnom okraji hrudnej kosti. V týchto miestach sú zvuky charakteristické pre nedostatočnosť ventilov najlepšie počuť. Na stanovenie diagnózy stačí počúvať.
Druhý stupeň by mal ukázať závažnosť chlopňovej nedostatočnosti. Spresnenie sa vykonáva pomocou:
- fyzikálny výskum,
- rádiografia,
- zohľadňujú sa aj sťažnosti pacienta.
Treťou etapou je určenie pôvodu tejto patológie, pretože takéto znalosti určujú liečebný režim.
Venózna nedostatočnosť srdca
Fyzická nečinnosť, charakteristická pre moderný život, ktorá sa prejavuje dlhodobým sedením alebo státím na jednom mieste a niekedy existujúce vrodené znaky hormonálneho stavu a cievneho systému často končia problémami s venóznym odtokom krvi.
Venózna nedostatočnosť je definovaná ako nedostatočnosť hlbokých žilových chlopní. Ide o veľmi bežnú patológiu, ktorej sa, žiaľ, často nevenuje náležitá pozornosť. Vedci tvrdia, že ide o platbu človeka prírode za to, že kráčal vzpriamene.
Venózne chlopne vyskytujú sa v hlbokých aj povrchových žilách. Pri hlbokej žilovej trombóze dolných končatín je ich lúmen upchatý a po jeho obnovení zostávajú postihnuté chlopne. Žily strácajú a začína ich fibróza, v dôsledku čoho sú žilové chlopne zničené, čo bráni normálnemu prietoku krvi.
Telo potrebuje chlopne, ktoré bránia spätnému toku krvi žilami nôh, a ak sú nedostatočné, objavuje sa žilová nedostatočnosť. Začínajú sa bolesti a ťažkosti v nohách, večer sa pozoruje opuch, ktorý do rána zmizne, prichádzajú nočné kŕče, viditeľná zmena farby kože v dolnej časti nohy, strata elasticity kože a vzhľad kŕčové žily. V neskoršom štádiu je možná dermatitída, ekzém a trofické vredy, väčšinou v oblasti členku.
Liečba chlopňovej nedostatočnosti
Nedostatočnosť chlopne hlbokých žíl sa lieči kompresívnou terapiou, pri ktorej sa používajú elastické obväzy, ale je lepšie použiť špeciálne kompresívne pančuchy.
Liečba skleroterapiou spočíva v zavedení určitých látok do žily, ktoré dráždia vnútornú stenu žíl, čo spôsobuje jej chemické popálenie. V tomto prípade sa steny žíl lepia a dochádza k ich infekcii. Tieto lieky zahŕňajú:
etoxysklerol, fibrovein a trombovar. Stláčanie žíl pokračuje tri mesiace.
Používajú sa aj chirurgické metódy liečby, napríklad odstránenie konglomerátu kŕčových žíl alebo podviazanie sútoku safény stehna do femorálnej žily.
- ochorenie chlopne
- Príznaky choroby a jej liečba
- Chirurgické liečby
- operácia výmeny chlopne
- Mechanické a aloštepy
Srdcové chlopne zabezpečujú pohyb krvi správnym smerom a bránia jej spätnému toku. Preto je veľmi dôležité udržiavať správny rytmus ich práce a v prípade jeho porušenia vykonávať posilňovacie postupy.
ochorenie chlopne
Najčastejšie srdcové chlopne začínajú bolieť, keď vek človeka presiahne 60-70 rokov. V tomto veku sa zvyšuje opotrebovanie tela, v dôsledku čoho bude práca srdcového aparátu komplikovaná. Ale môžu sa vyskytnúť aj v dôsledku infekčných ochorení, ktoré postihujú kardiovaskulárny systém. Zároveň sa šírenie infekčných baktérií vyskytuje pomerne rýchlo a trvá od 2 do 5 dní.
Ľudský srdcový sval má 4 dutiny, ktoré zahŕňajú 2 predsiene a 2 komory. Práve do nich vstupuje krv zo žíl a odtiaľ sa distribuuje cez tepny tela. Srdcové chlopne sa nachádzajú na križovatke predsiení s komorami. Ich štruktúra pomáha udržiavať smer prietoku krvi.
 Srdcová chlopňa má charakterové rysy ktoré určujú zmeny v jeho tvorbe, ktoré sú rozdelené do 2 hlavných skupín. V prvom prípade sa chlopňový aparát srdca úplne neuzavrie, čo vedie k návratu krvnej hmoty (regurgitácia). Do druhej skupiny porúch patrí neúplné otvorenie chlopní (stenóza). To značne bráni prietoku krvnej tekutiny, čo veľmi zaťažuje srdce a spôsobuje predčasnú únavu.
Srdcová chlopňa má charakterové rysy ktoré určujú zmeny v jeho tvorbe, ktoré sú rozdelené do 2 hlavných skupín. V prvom prípade sa chlopňový aparát srdca úplne neuzavrie, čo vedie k návratu krvnej hmoty (regurgitácia). Do druhej skupiny porúch patrí neúplné otvorenie chlopní (stenóza). To značne bráni prietoku krvnej tekutiny, čo veľmi zaťažuje srdce a spôsobuje predčasnú únavu.
Chlopňové chyby sú pomerne časté ochorenie. Tvoria 25-30% všetkých ochorení kardiovaskulárneho systému. V tomto prípade sa najčastejšie vyskytuje defekt mitrálnej a. Podobné diagnózy je možné stanoviť aj u detí, pretože môžu mať vírusový charakter. Medzi infekčné ochorenia, ktoré zhoršujú činnosť srdcového svalu, patrí endokarditída, myokarditída a kardiomyopatia.
Lekári najčastejšie stanovujú diagnózu, pri ktorej bude práca srdca sprevádzaná cudzími zvukmi alebo kliknutiami. K podobnému porušeniu dochádza v dôsledku skutočnosti, že v čase kontrakcie komory sa jej otvor tesne nezatvára. To spôsobí vychýlenie predsieňovej dutiny, čo vedie k odtoku krvi v opačnom smere.
Prolaps je primárny a sekundárny. Primárne je vrodené ochorenie, ktoré sa vyvíja v dôsledku genetického defektu v spojivových tkanivách. Sekundárny prolaps môže nastať v dôsledku mechanického poškodenia hrudníka, infarktu myokardu alebo reumatizmu.
Späť na index
Príznaky choroby a jej liečba
Ak má človek srdcovú chlopňu, ktorá nefunguje dobre, pocíti nasledujúce príznaky choroby:
- silná únava;
- opuch nôh a členkov;
- bolesť a dýchavičnosť pri chôdzi a zdvíhaní závažia;
- závraty sprevádzané mdlobou.
Ak sa objavia takéto príznaky, mali by ste okamžite vyhľadať radu kvalifikovaného odborníka. Pomôže to pochopiť, prečo chlopňový aparát srdca nefunguje, a vyvinie požadovaný priebeh liečby. Spočiatku sú pacientom predpísané konzervatívne metódy liečby. Ich cieľom je odstrániť bolesť, úprava tepovej frekvencie a prevencia možné komplikácie. Podobné metódy sú predpísané po operáciách kardiovaskulárneho systému, pomáhajú predchádzať relapsom.
Aby som definoval viac efektívna metóda liečba lekárom by mala brať do úvahy závažnosť priebehu ochorenia, vek pacienta a všetky individuálne kontraindikácie. Pacientom sú predpísané lieky, ktoré zvýšia intenzitu práce srdcového svalu, pričom by malo dôjsť k zlepšeniu jeho funkčnosti. V prípade, že liečebné metódy nepomáhajú, je predpísaná chirurgická intervencia.
Späť na index
Chirurgické liečby
 Choroby chlopňového aparátu srdca sú fyzické choroby, takže na úplné obnovenie fungovania srdca môže byť predpísaný chirurgický zákrok. Najčastejšie sa pri takýchto operáciách vymieňajú poškodené ventily.
Choroby chlopňového aparátu srdca sú fyzické choroby, takže na úplné obnovenie fungovania srdca môže byť predpísaný chirurgický zákrok. Najčastejšie sa pri takýchto operáciách vymieňajú poškodené ventily.
Pred operáciou je predpísané diagnostické vyšetrenie pacientov, ktoré pomôže určiť poškodené chlopne a určiť závažnosť ochorenia. Okrem toho by počas takýchto vyšetrení mali lekári získať informácie o štruktúre srdca a základných ochoreniach tela.
Na zvýšenie účinnosti chirurgickej intervencie sa takýto postup kombinuje so súčasným skratom, s liečbou aneuryzmy aorty alebo s fibriláciou predsiení.
V súčasnosti existujú dva hlavné typy chirurgická intervencia na liečbu kardiovaskulárneho aparátu. Prvý druh je jemný. Zabezpečuje obnovu poškodených chlopní. Druhý typ operácie je zložitejší: pri jej realizácii sa vykoná úplná výmena poškodeného orgánu.
Ak kardiológovia predpisujú chirurgické zotavenie, potom v tomto prípade nie je poskytnuté použitie jednotlivých častí. Najlepšie zo všetkého je, že takáto obnova sa hodí. Niekedy rekonštrukčná chirurgia pomáha zlepšiť fungovanie trikuspidálneho a aortálneho systému.
Počas rekonštrukčnej chirurgie sa znižuje stupeň možnej infekcie tela, pretože nedôjde k odmietnutiu cudzích materiálov. Okrem toho pacienti nebudú musieť počas svojho života užívať antikoagulanciá, ktoré pomáhajú riediť krv.
Späť na index
operácia výmeny chlopne
![]() Úplná výmena srdcových chlopní je predpísaná, keď postup obnovy nie je možný. Najčastejšie sa úplná výmena vykonáva pri zlyhaní aortálnych chlopní.
Úplná výmena srdcových chlopní je predpísaná, keď postup obnovy nie je možný. Najčastejšie sa úplná výmena vykonáva pri zlyhaní aortálnych chlopní.
Počas takejto chirurgickej intervencie sa vykoná úplná náhrada poškodeného orgánu. Počas tohto procesu sa mení ventil, ktorý je šitý na natívny krúžok. Na to sa používajú biokompatibilné materiály s telesnými tkanivami, aby sa zabránilo ich odmietnutiu.
Po úplnej výmene vnútorných ventilov je všetkým pacientom predpísaný povinný príjem tabliet, ktoré môžu zriediť krv. Medzi týmito lieky môžete uviesť Coumadin, Marevan alebo Warfarin. Pomôžu výrazne obmedziť tvorbu veľkých krvných zrazenín a oddialiť ich zrážanie. Táto kvalita pomôže zabrániť výskytu mŕtvice alebo infarktu. Okrem toho si všetci pacienti po operácii musia byť istí, že podstúpia krvné testy, ktoré pomôžu sledovať a hodnotiť výkon srdca a účinnosť užívaných liekov.
Srdcové protézy môžu mať odlišná štruktúra: biologické a mechanické.
Biologické sa vyrábajú z bioprotetického tkaniva na základe vnútorných orgánov kráv alebo ošípaných. Menej často sa môže použiť materiál od ľudského darcu. Na uľahčenie ich inštalácie slúži niekoľko umelých komponentov, ktoré pomôžu implantovaný orgán kvalitne umiestniť a prichytiť.
Biologické protézy fungujú dlho bez toho, aby spôsobovali poruchy srdcového rytmu. Trvanie ich práce môže dosiahnuť 15-20 rokov, zatiaľ čo pacienti nemusia denne užívať antikoagulanciá.
Neuzatvára sa jedna zo srdcových chlopní úplne? Porušenie je spôsobené určitými príčinami a nazýva sa ventilová nedostatočnosť.
Aby ste pochopili príčinu nedostatočnosti srdcovej chlopne, mali by ste sa oboznámiť s anatomickou štruktúrou srdca.
Srdce je dutý svalový orgán so štvorkomorovou štruktúrou (dve komory a dve predsiene). Chlopne, trikuspidálne a mitrálne, oddeľujú komory od predsiení.
Cievy v srdci oddeľujú aj chlopne: pľúcne a aortálne. Ventily sú potrebné na reguláciu prietoku krvi. Ak sú ich tkanivá zmenené a štruktúra je deformovaná, nemôžu sa úplne uzavrieť alebo úplne otvoriť.
Ak sa ventil nemôže úplne uzavrieť, potom krv vstupujúca do predsiene nestačí na jeho normálne fungovanie, neprepúšťa krv.
Ventil sa neotvorí - prietok krvi sa čiastočne vráti do predsiene alebo komory, čo nakoniec vedie k narušeniu činnosti srdca, dochádza k závažnému zlyhaniu srdca.
Chyby srdcových chlopní. Popis
Ide o zriedkavé, získané ochorenie srdca, ktoré postihuje ľavú stranu orgánu. V dôsledku chlopňového defektu sa môže vyvinúť arytmia, porušenie elektrického vedenia alebo infekčná endokarditída.
Stenóza chlopne vzniká v dôsledku zúženia aortálneho otvoru, ktorý chlopňu uzatvára.
Odtok krvi v opačnom smere vedie k porušeniu hemodynamiky.
Prolaps mitrálnej chlopne
 Čo spôsobuje prolaps:
Čo spôsobuje prolaps:
- vírusové a bakteriálne infekcie;
- endokarditída;
- reuma;
- zápal, ktorý narúša štruktúru spojivového tkaniva;
- skleróza;
- myokarditída;
- aortálna arteritída;
- poškodenie akordov a srdcového svalu.
Hypertenzia môže tiež vyvolať neúplné uzavretie chlopní.
Chlopňový defekt pri reumatizme
Chronický zápal nosohltanu u detí môže viesť k reumatizmu. Porušenie je spôsobené neustálou infekciou streptokokmi. Reumatický prolaps je ťažké diagnostikovať, pretože neexistujú žiadne špeciálne laboratórne testy.
D  Na identifikáciu problému lekári používajú zoznam symptómov, analyzujú sťažnosti pacientov a berú do úvahy klinické prejavy poruchy.
Na identifikáciu problému lekári používajú zoznam symptómov, analyzujú sťažnosti pacientov a berú do úvahy klinické prejavy poruchy.
Pri poškodení mitrálnej a aortálnej chlopne sa pacienti liečia v nemocnici antibiotikami a protizápalovými liekmi.
Ako sa prejavuje chlopňová nedostatočnosť?
Porucha zapnutých ventilov počiatočná fáza neovplyvňuje prácu tela a pacienti sa nesťažujú na zlý zdravotný stav. Štádium sa nazýva kompenzačné. Následne sa v štádiu dekompenzácie začnú objavovať závažné príznaky, ktoré môžu viesť až k smrti.
V miernom štádiu sa človek obáva neustálej únavy, dýchavičnosti, pľúcneho edému, začína hemoptýza. S nárastom predsiene, ktorá sa nachádza vľavo, sú nervy hrtana stlačené, hlas sa stáva chrapľavým.
Nedostatočnosť aortálnej chlopne sa prejavuje ako búšenie srdca, bolesť na hrudníku, dýchavičnosť pri strednej fyzickej námahe.
Ťažká aortálna insuficiencia môže viesť k smrti v dôsledku prudkého poklesu tlaku a pľúcneho edému. Pacienti vyžadujú okamžitú chirurgickú intervenciu.
Diagnostika porúch ventilov
Prvým krokom pri diagnostikovaní problému je počúvať tón srdcového tepu a zistiť šelesty. Auskultácia srdca vám umožňuje urobiť predbežnú diagnózu, s ktorou je pacient poslaný na ďalšie vyšetrenie.
 EKG, ECHO-KG srdca a röntgen hrudníka sú ďalším krokom vyšetrenia, ktoré umožňuje určiť, či došlo k zvýšeniu srdcových komôr.
EKG, ECHO-KG srdca a röntgen hrudníka sú ďalším krokom vyšetrenia, ktoré umožňuje určiť, či došlo k zvýšeniu srdcových komôr.
RTG ukazuje skreslenie tvaru srdca a jeho zväčšenie.
ECHO ukazuje deformáciu chlopní, nemožnosť úplného zatvorenia alebo otvorenia a tiež pomáha nájsť príčinu, ktorá spôsobila problémy s chlopňou, mieru jej nedostatočnosti a možnosť kompenzácie z tela.
V ďalšom štádiu diagnostiky sa používa zavedenie katétra na koronografiu a ventrikulografiu.
Liečebné metódy
Hlavnou metódou riešenia problému je dnes protetika. Pri miernom alebo strednom stupni chlopňovej nedostatočnosti nie je predpísaná lieková terapia, inhibítory sú predpísané pre ťažký priebeh ochorenia, ktorý nedáva určité príznaky.
 Používajú sa dva typy chirurgickej intervencie: chlopňová protetika a plast. Pri zachovaní štruktúry chlopne, absencii zmien v tkanivách a úplnom zachovaní jej pohyblivosti pacienti podstupujú plastickú chirurgiu. Zmenené a zhrubnuté tkanivá si vyžadujú iný prístup – protetiku.
Používajú sa dva typy chirurgickej intervencie: chlopňová protetika a plast. Pri zachovaní štruktúry chlopne, absencii zmien v tkanivách a úplnom zachovaní jej pohyblivosti pacienti podstupujú plastickú chirurgiu. Zmenené a zhrubnuté tkanivá si vyžadujú iný prístup – protetiku.
Plastická chirurgia má oproti protetike výhodu – menej pooperačných komplikácií a znížené riziko infekčnej endokarditídy.
Aortálna nedostatočnosť mierny stupeň, ktorá má asymptomatický priebeh, nevyžaduje terapiu, pacienti sú však limitovaní fyzické cvičenie, tvrdá práca je pre nich kontraindikovaná.
Každý rok je potrebné absolvovať vyšetrenie u kardiológa. Keď sa objavia príznaky, pacientom je predpísaná lieková terapia.
Ťažká chlopňová insuficiencia si vyžaduje trvalú konzervatívnu liečbu a podľa indikácií možno vykonať chirurgickú intervenciu.
Prevencia, strava a životný štýl
 Správny životný štýl a špeciálna diéta udržiavať zdravie pacientov s chlopňovou insuficienciou na požadovanej úrovni.
Správny životný štýl a špeciálna diéta udržiavať zdravie pacientov s chlopňovou insuficienciou na požadovanej úrovni.
Ak je to možné, treba sa vyhýbať stresovým situáciám, miestam, kde je nedostatok kyslíka, ťažkej fyzickej práci.
Diéta pomáha zmierniť opuchy, zmierňuje dýchavičnosť, arytmiu, slabosť, chronickú únavu, znižuje zaťaženie obličiek a normalizuje tráviaci systém.
P  Stravovanie podľa systému Pevsner (tabuľka č. 10) zabraňuje tvorbe cholesterolových plomb a obnovuje metabolizmus.
Stravovanie podľa systému Pevsner (tabuľka č. 10) zabraňuje tvorbe cholesterolových plomb a obnovuje metabolizmus.
Základné pravidlá liečebnej výživy Dr. Pevznera:
- Obmedzenie príjmu soli.
- Zníženie množstva cukru a živočíšnych tukov.
- Vyhýbajte sa jedlám s vysokým obsahom cholesterolu.
- Obmedzenie množstva spotrebovanej tekutiny.
- Vylúčte zo stravy produkty, ktoré vzrušujú nervový systém, dráždia žalúdok a nepriaznivo ovplyvňujú pečeň a obličky.
- Vyprážané, mastné a ťažko stráviteľné jedlá nie sú povolené.
Obnovu kardiovaskulárneho systému uľahčujú potraviny obohatené o jód, horčík, draslík a vitamíny.
 Alkalické potraviny, ako je tvaroh, kefír, fermentované pečené mlieko, majú priaznivý vplyv na telo.
Alkalické potraviny, ako je tvaroh, kefír, fermentované pečené mlieko, majú priaznivý vplyv na telo.
Mäso, ryby a zelenina sú dusené, varené alebo varené v dvojitom kotli, soľ sa počas varenia nepridáva. Varené jedlo sa odporúča jemne dosoliť. Bobule, zelenina, ovocie by sa nemali variť.
O silný opuch soľ je úplne vylúčená zo stravy, tekutiny nie sú povolené viac ako 1,5 litra denne vrátane polievok.
Pri zostavovaní menu sa špecialisti riadia telesnou hmotnosťou pacienta. Pri obezite sa obsah kalórií v jedlách znižuje znížením porcií, znížením cukru a múčnych výrobkov.
Aby sa znížil pocit hladu, pacienti s nadváhou jedia šesť malých jedál denne. Jedlá sa varia hlavne na vode alebo v pare.

Pečenie, palacinky, konzervovanie sú úplne vylúčené zo stravy.
chlopňové ochorenie srdca sa zvyčajne vyvíja v priebehu času klinické príznaky sa objavujú vo veku 60 rokov a viac, pričom srdcové chyby môžu byť dôsledkom infekcie, ktorá postihuje a mení štruktúru srdcových chlopní v priebehu niekoľkých dní.
Čo je chlopňové ochorenie srdca?
Každá srdcová chlopňa je zložitý mechanizmus, ktorý podobne ako vrátka otvára a zatvára prietok krvi komorami srdca a zo srdca do aorty a pľúcna tepna. Ventily umožňujú prietok krvi iba jedným smerom.
Ľudské srdce pozostáva zo štyroch dutín – dvoch predsiení a dvoch komôr. Krv sa dostáva do srdcových predsiení cez žily, z predsiení do komôr, z komôr do veľkých tepien (aorta a pľúcna tepna). Na spôsobe jeho pohybu, v miestach, kde predsiene prechádzajú do komôr a komôr v tepne, sú srdcové chlopne - pohyblivé chlopne, pozostávajúce z jednotlivých prvkov (hrbolčekov). Ak srdcová chlopňa nefunguje správne, dochádza k problémom s prietokom krvi (vo forme spätného toku alebo zablokovaného prietoku krvi).
Charakter zmien srdcových chlopní možno rozdeliť do dvoch skupín:
- chlopne, ktoré sa úplne nezatvárajú (chlopňová nedostatočnosť), čo vedie k regurgitácii (spätnému toku krvi) cez chlopňu v opačnom smere (napríklad z aorty do ľavej komory) a
- Ventily, ktoré sa neotvárajú správne (stenóza chlopne), čo spôsobuje sťažený a obmedzený prietok krvi.
Ochorenie chlopní je pomerne časté a predstavuje 20 až 25 % všetkých organických srdcových ochorení u dospelých. Najčastejšie sa zisťujú defekty mitrálnej chlopne, druhé miesto vo frekvencii je obsadené léziami aortálnej chlopne. Takmer vo všetkých prípadoch u detí a v 90 % prípadov u dospelých je výskyt defektu spojený s reumatizmom. Druhým najčastejším ochorením je bakteriálna endokarditída. Zriedkavé príčiny vzniku defektu môžu byť systémový lupus erythematosus, sklerodermia, reumatoidná artritída, u dospelých - ateroskleróza, ischemickej choroby srdiečka.
 Zvlášť pozoruhodný je stav, ktorý sa často vyskytuje u zdravých ľudí, nazývaný prolaps mitrálnej chlopne alebo „syndróm kliknutia“, „syndróm praskania chlopne“, „syndróm kliknutia a hluku“, „syndróm aneuryzmatickej klesajúcej mitrálnej chlopne“, „Barlowov syndróm“, Angleov syndróm. Cuffer a Borbillon v roku 1887 ako prví opísali auskultačný fenomén systolického kliknutia (kliknutia) srdca. Termín „prolaps mitrálnej chlopne“, ktorý je v súčasnosti najrozšírenejší, prvýkrát navrhol J Criley.
Zvlášť pozoruhodný je stav, ktorý sa často vyskytuje u zdravých ľudí, nazývaný prolaps mitrálnej chlopne alebo „syndróm kliknutia“, „syndróm praskania chlopne“, „syndróm kliknutia a hluku“, „syndróm aneuryzmatickej klesajúcej mitrálnej chlopne“, „Barlowov syndróm“, Angleov syndróm. Cuffer a Borbillon v roku 1887 ako prví opísali auskultačný fenomén systolického kliknutia (kliknutia) srdca. Termín „prolaps mitrálnej chlopne“, ktorý je v súčasnosti najrozšírenejší, prvýkrát navrhol J Criley.
Mitrálna chlopňa blokuje spätný tok krvi z ľavej komory do ľavej predsiene. Prolaps je stav, keď chlopňové cípy v čase kontrakcie komory neuzavrú otvor „pevne“, ale ohýbajú sa do predsieňovej dutiny a prechádzajú krvou v opačnom smere. To je sprevádzané charakteristickým klikaním alebo srdcovým šelestom. Množstvo krvi vracajúcej sa do predsiene môže slúžiť ako miera závažnosti defektu.
V závislosti od toho, kedy sa ochorenie srdcovej chlopne objavilo, sa rozlišuje primárny a sekundárny prolaps:
1. Primárny (idiopatický) prolaps chlopne je vrodený v dôsledku genetického defektu v štruktúre spojivového tkaniva, ktoré tvoria cípy chlopne.
2. Sekundárny (získaný) prolaps srdcovej chlopne sa vyskytuje v dôsledku traumy hrudníka, reumatizmu, infarktu myokardu a iných príčin.
Niektorí odborníci dnes považujú primárny prolaps mitrálnej chlopne len za obmenu normy a vôbec nie za chorobu.
Príznaky chlopňového ochorenia srdca:
- únava
- opuchy členkov a nôh
- závraty
- mdloby
- bolesť v srdci (angina pectoris)
Liečba chlopňového ochorenia srdca
Vykonávané pre srdcové chyby konzervatívna liečba Je zameraná na prevenciu komplikácií a relapsov primárneho ochorenia (reumatizmus, infekčná endokarditída a pod.) a úpravu porúch rytmu a srdcového zlyhania. Všetci pacienti s diagnostikovanými srdcovými chybami by sa mali poradiť s kardiochirurgom.