Kolpit är en vanlig gynekologisk sjukdom. Det drabbar främst kvinnor i fertil ålder.
Det sker under påverkan av både allmänna och lokala faktorer. Detta är en inflammation i slemhinnan i slidväggarna.
Inom medicin har sjukdomen ett annat namn - vaginit. Innan behandlingen påbörjas måste du förstå orsakerna, riskfaktorerna, konsekvenserna och försiktighetsåtgärderna.
Riskfaktorer
I alla åldrar ligger orsaken till sjukdomen antingen i ens egen patogena mikroflora eller i verkan av en infektion ( när bakterier, virus eller svampar kommer in i slidan).
Orsakerna till kolpit är:
Vilka riskfaktorer predisponerar för utvecklingen av sjukdomen? Den huvudsakliga ogynnsamma omständigheten visar sig vara otillräcklig intimhygien.
Kvinnliga könsorgan bör tvättas 2 gånger om dagen. För detta är det bättre att använda särskilda medel intim hygien.
Regelbunden tvål leder till syraobalans och tillväxt av bakterier i slidan.
Felaktig sexuell hygien ökar avsevärt risken för patogener.
Patologiska störningar i det endokrina systemet ( diabetes mellitus, hypotyreos, äggstockssjukdomar) kan också bli allvarliga faktorer i utvecklingen av sjukdomen.
Skador på slidan och skador på könsorganen bidrar till patogenernas patogena aktivitet.
Symtom, tecken
Sjukdomen kan ha både specifikt och ospecifikt ursprung.
Specifik patologi orsakas av:
- Virus.
- Candida- svampar som uppvisar patologisk aktivitet under reproduktion. Processen åtföljs av klåda och ostliknande flytningar. Svampar kan börja föröka sig på grund av försvagad immunitet, och kan också överföras sexuellt.
- Trichomonas, gonokocker, klamydia - penetrera slidan vid sexuell kontakt. Som ett resultat uppstår rikligt med skummande utsläpp som har en obehaglig lukt.
- Mykoplasma. Allmänna symtom specifik kolpit: svullnad och sammetslenhet i slidväggarna, blödning vid beröring.
Ospecifik kolpit orsakas av Pseudomonas aeruginosa och Escherichia coli, stafylokocker, streptokocker.
Sättet de kommer in i slidan kan vara olika.
Samtidigt känner sig kvinnan svag, slöhet. Kroppstemperaturen kan stiga till subfebril (från 37 till 38).
Smärtsamma symtom sprider sig till de yttre könsorganen. Det finns purulent plack och svullnad.
Möjliga komplikationer
Många kvinnor anser att kolpit är en mild sjukdom som kan försvinna utan behandling. dock om du ignorerar symtomen kommer det att övergå i en trög form.
Symtomen kommer att bli mindre uttalade, men detta indikerar inte alls en återhämtningsprocess. Vid de första symtomen måste du gå till en gynekolog för att ta reda på orsaken och ordinera behandling.
I fullständig frånvaro av behandling kan cervicit uppstå - inflammation i livmoderhalsen. Endometrit är möjlig(inflammation i livmoderslemhinnan) och salpingooforit (sjukdom i bihangen).
Sådana patologier leder till infertilitet och ökar risken för utomkvedshavandeskap.
Om du ignorerar symtomen finns det många farliga konsekvenser:
- den kroniska formen är svårare att behandla med mediciner;
- provocerande sjukdomar genitourinary systemet t ex uretrit, cystit;
- hos flickor kan bristande behandling resultera i sammansmältning av de inre eller yttre blygdläpparna.
Sannolikheten för att smitta sprids i området könsorganökar med sex under menstruationen.
När och vilken läkare man ska gå till
Kolpit indikerar vanligtvis andra patologier i en kvinnas kropp. Om immunförsvaret försvagas, förökar sig bakterier, vilket orsakar inflammation i slidan.
Så snart klåda eller brännande uppträder i perinealområdet blir de yttre könsorganen röda, eller okarakteristisk flytning (vit, krämig, ostaktig, med pus) börjar störa dig, du bör omedelbart kontakta en gynekolog.
Läkaren kommer att genomföra en undersökning, ordinera tester och intervjua patienten. Under laboratorieforskning typer av patogener kommer att identifieras.
Vad experter säger om kolpit:
Hur man behandlar: funktioner i terapi i gynekologi
Behandling av kolpit består av allmän terapi som utförs hemma. Tonvikten ligger på eliminering av inflammation i slidans slemhinna.
Tamponger används med antiseptika. Om det endokrina systemet inte fungerar, ordineras patienten tabletter som återställer hormonell bakgrund.
Inom gynekologi, när symtom upptäcks och en korrekt diagnos av kronisk eller akut kolpit ställs, är behandlingen omfattande.
Allmän återställande, antibakteriell terapi slutar inte förrän läkaren själv avbryter den.
Under återhämtningen bör avstå från samlag. Den sexuella partnern ordineras också antibakteriella bad.
Resultat
Kolpit eller vaginit, är en inflammatorisk process i slemhinnan i slidväggarna. Det utvecklas som ett resultat av spridning av infektion.
Kvinnor med försvagat immunförsvar är särskilt mottagliga för sjukdomen.
Viktiga punkter att tänka på:
- mest vanlig anledning vaginit - otillräcklig hygien i det intima området;
- störning av det endokrina systemet, perineala skador kan utlösa sjukdomen;
- vid den första misstanken bör du kontakta en gynekolog;
- behandling utförs både med tabletter och lokala medel;
- för specifik kolpit är behandling nödvändig för både kvinnan och hennes sexuella partner;
- du kan inte självmedicinera;
- För att förebygga sjukdomen måste du stärka ditt immunförsvar;
- sjukdomen blir snabbt kronisk.
Om du tar hänsyn till dessa bestämmelser kommer återhämtningen att gå smärtfritt och snabbt.
Det är också viktigt att komma ihåg om förebyggande av sjukdomar.
Uppdatering: december 2018
En av de vanligaste kvinnliga "såren" är kolpit. Denna sjukdom drabbar främst det mer rättvisa könet i fertil ålder, men den ignorerar inte både flickor och postmenopausala kvinnor. För att inte missa utvecklingen av kolpit bör varje kvinna känna till dess symtom för att omedelbart börja behandlingen. Men det är viktigt att komma ihåg att någon sjukdom, särskilt av smittsam natur, såsom kolpit, inte bör försöka behandlas på egen hand, du bör konsultera en läkare.
Definition av "kolpit"
När slidslemhinnan blir inflammerad på grund av infektion av patogena mikroorganismer sägs kolpit uppstå. Ett annat namn för kolpit är vaginit, från det latinska ordet "vagina", som betyder slida. Incidensen av sjukdomen är 60 – 65 %.
Klassificering av kolpit
Beroende på vilken typ av patogen som provocerade sjukdomen är kolpit indelad i specifika och ospecifika. Specifik vaginit orsakas av gonokocker, trichomonas, svampar och andra infektioner.
Enligt lokaliseringen av det initiala infektionsfokuset är kolpit indelad i:
- primär, när processen omedelbart utvecklas i slidan;
- sekundärt, i händelse av att smittämnen kommer in i slidan från andra ställen (stigande - från vulvans yta och nedåtgående - från livmoderhålan).
Sjukdomsförloppet bestäms av följande former:
- akut kolpit;
- subakut kolpit;
- kronisk kolpit;
- trög vaginit;
- latent (dold) vaginit;
- asymtomatisk kolpit.
Separat särskiljs senil eller atrofisk (åldersrelaterad) kolpit.
Vaginal mikroflora är normal
Normalt, hos en frisk kvinna i fertil ålder, består den vaginala mikrofloran av 95–98 % laktobaciller eller Doderleinbaciller. Doderleinstavar bryter ner glykogen, som "mottas" från desquamerade epitelceller i det ytliga lagret av slidslemhinnan. När glykogen bryts ner bildas mjölksyra, på grund av vilken pH-värdet i vaginalmiljön skiftar till den sura sidan (4,5 eller mindre). Den sura vaginalmiljön är ett slags skydd mot patogena mikrober, eftersom många av dem inte kan växa och föröka sig under sådana förhållanden. Laktobaciller producerar även väteperoxid och ett antal antibiotikaliknande ämnen, vilket stärker försvaret och förhindrar kolonisering av slidan av oönskade mikroorganismer.
Förutom laktobaciller lever bifidobakterier i slidan, som också skyddar den från infektion. Den vitala aktiviteten och antalet laktobaciller beror på produktionen av östrogen. Därför, med början av premenopausen, när östrogenproduktionen minskar, blir slidslemhinnan tunnare och antalet mjölksyrabakterier minskar, vilket leder till utvecklingen av åldersrelaterad kolpit.
Dessutom, under olika andra förhållanden som leder till en minskning av laktobaciller hos en frisk och ung kvinna, befolkas slidan mycket snabbt av "inkräktare" - patogena mikroorganismer.
Förutom lakto- och bifidobakterier finns andra mikroorganismer i små mängder i slidan:
- streptokocker;
- enterokocker;
- peptokocker;
- stafylokocker;
- bakterieoider;
- svampar av släktet Candida och andra.
Orsaker till kolpit
Som redan noterats orsakas sjukdomen av koloniseringen av slidan av patogena mikroorganismer eller aktiveringen av opportunistisk patogen flora. Opportunistisk patogen flora representeras av mikrober som i ett normalt immunitetstillstånd är i jämvikt med normalfloran, men balansen är mycket bräcklig. När väl immunförsvaret är försvagat blir denna flora patogen. Följande typer av mikroorganismer kan orsaka vaginit:
Hos flickor kan vaginit orsakas av patogener från barndomsinfektioner som penetrerar slidan genom blodomloppet (sekundär vaginit). Dessa kan vara mässlingspatogener och andra.
Men för att sjukdomen ska börja utvecklas krävs vissa tillstånd eller predisponerande faktorer:
- bristande efterlevnad eller, tvärtom, överdriven passion för intim hygien;
- dolda sexuellt överförbara infektioner;
- promiskuöst sexliv;
- endokrin patologi (sköldkörtelsjukdomar);
- trauma mot könsorganen (grovt samlag, avblomning);
- täta syntetiska underkläder;
- graviditet och menstruation (hormonella förändringar och försvagad immunitet);
- klimakteriets ålder;
- onkologiska sjukdomar och deras behandling (kemoterapi, strålning);
- förvärvade och medfödda immunbristtillstånd;
- brist på vitaminer;
- allergiska reaktioner;
- antibiotikabehandling, särskilt okontrollerad;
- tar hormoner;
- abnormiteter i könsorganen (gapande könsorganspalta eller framfall av slidväggarna);
- skada på slemhinnor under förlossningen;
- ovariell hypofunktion;
- användning av en intrauterin enhet;
- felaktig och irrationell näring;
- sjukdomar i matsmältningskanalen;
- spontan och artificiell avbrytning av graviditeten;
- curettage av livmoderhålan.
Klinisk bild
Den kliniska bilden av sjukdomen är ganska varierad och bestäms till stor del av typen av patogen och formen av dess förlopp. De viktigaste tecknen på vaginit är:
- sveda, klåda i slidan;
- mängden vaginal flytning ökar avsevärt, vars natur är annorlunda (curdled, purulent, homogen milky, skummig, blodig eller blandad med blod);
- flytningen har en obehaglig lukt
- eventuell rodnad och svullnad av blygdläpparna;
- värkande eller tjatande smärta i nedre delen av buken;
- smärta under samlag;
- dysuriska störningar (frekvent och smärtsam urinering);
- temperaturökning.
Vid akut kolpit är alla manifestationer uttalade: brännande och klåda är betydande, tyngd i nedre delen av buken tyder på problem med inre organ, urladdning är riklig. I allvarliga fall av sjukdomen är en betydande ökning av temperaturen möjlig, upp till 38 grader eller högre. Som regel är denna bild karakteristisk för specifik kolpit (gonorré eller trichomonas).
Med kronisk kolpit är bilden mindre ljus, symtomen raderas. Sjukdomen varar länge, med periodiska exacerbationer. Flytningen blir måttlig, serös eller serös-purulent.
Vid undersökning på en stol i speglarna avslöjas svullnad, hyperemi och "löshet" i slidslemhinnan. Petekiala och punktblödningar är märkbara på slemhinnan; rödaktiga knölar (infiltrat) och erosiva områden kan uppträda. I avancerade fall är livmoderhalsen involverad i den inflammatoriska processen, vilket leder till cervicit eller pseudo-erosion.
Trichomonas kolpit
Denna form av sjukdomen orsakas av Trichomonas, som överförs sexuellt. Hushållsvägen för infektion med Trichomonas, som vissa patienter föredrar att tro, är omöjlig, eftersom patogenen snabbt dör i den yttre miljön. Symtomen på Trichomonas kolpit är så uttalade att diagnosen inte är svår. Kännetecknas av betydande leukorré, som har en mycket obehaglig lukt. Utsläppen är vanligtvis skummande och har en gulaktig nyans. Om ospecifik mikroflora fäster blir flytningen grön. Infektionen sprider sig mycket snabbt och påverkar livmoderhalsen, själva livmodern och urinröret, vilket manifesteras av dysuriska störningar och smärta i nedre delen av buken. Sexuellt samlag är obehagligt och till och med smärtsamt, åtföljt av flytningar blandat med blod.
Atrofisk kolpit
Med atrofisk kolpit finns det praktiskt taget inga symtom. Sjukdomen fortskrider långsamt, patienter kan eller kanske inte klagar. De vanligaste problemen är sveda och klåda, en känsla av "trånghet" i slidan och dess torrhet. Samlag är smärtsamt, varefter blodig flytning uppstår eller till och med mindre blödning uppstår. På grund av en minskning av antalet laktobaciller, som utför en skyddande funktion, multiplicerar opportunistiska mikroorganismer aktivt i slidan, vilket provocerar lokala inflammatoriska processer och ökat sekret. Sådan flytning är vattnig och innehåller en blandning av blod efter vissa procedurer (vaginal tvätt och sköljning, gynekologisk undersökning). Vid undersökning i spekulum avslöjas en blekrosa, förtunnad slemhinna med många skarpa blödningar. I många fall gör vaginal torrhet införande av spekulum svårt.
Diagnostik
Efter att ha samlat in anamnes och klagomål utförs en objektiv undersökning av patienten, som inkluderar:
- undersökning av slemhinnan i slidväggarna och livmoderhalsen i gynekologiskt spekulum (utsläpp, dess konsistens och lukt, förekomst av sår på slidväggarna och pseudo-erosion eller cervicit på livmoderhalsen bedöms) - undersökningen utförs utan föregående förberedelse (tvätt ej);
- bimanuell palpation av livmodern och bihangen för att identifiera komplikationer av vaginit (endometrit och/eller adnexit);
- undersökning av blygdläppar, urinrör, klitoris och inre lår för svullnad och sårbildning, maceration och sprickor (flytande flytningar kan irritera de listade strukturerna).
Från Laboratorietester nödvändig:
- mikroskopi av sekret från livmoderhalskanalen, bakre vaginal fornix och urinrör (låter dig bestämma bakteriefloran, inklusive Trichomonas och svampar, gardnerella och gonokocker;
- bakteriologisk kultur av vaginal flytning för att identifiera patogenen och bestämma dess känslighet för antibiotika (om möjligt, efter en 3-veckors kurs av antibiotikabehandling;
- PCR-diagnostik av större sexuellt överförbara infektioner (Trichomonas, gonokocker, klamydia och ureaplasma).
Kolposkopi ordineras och utförs enligt indikationer.
Systemisk terapi
I händelse av allvarlig kolpit eller vid kronisk process, ordineras behandlingsmedel, används oralt eller intramuskulärt. Vid specifik kolpit orsakad av gonokocker är intramuskulär administrering av cefalosporinantibiotika (ceftriaxon, cefixim) eller tetracyklin indicerat. För vaginit orsakad av trichomonas ordineras nitroimidazoler (trichopolum, tinidazol, metronidazol). Allvarlig ospecifik kolpit kräver förskrivning av bredspektrumantibiotika - amoxiclav (penicilliner) eller azitromycin (makrolider). Vid behandling av kolpit av svampursprung används följande läkemedel: flukonazol, orungal, pimafucin, ketokonazol och andra.
Atrofisk kolpit
Vid senil vaginit ordineras vanligtvis hormonbehandling. Behandling med hormoner kan vara både lokal och systemisk. För lokal terapi används östrogenpreparat i form av vaginaltabletter eller salvor (Ovestin, östriol). Behandlingsförloppet varar i 2 veckor och upprepas vid behov. Cliogest, Climodien, Angeliq och andra läkemedel (tabletter, plåster) ordineras som systemisk hormonbehandling. Behandlingen är lång och kontinuerlig (5 år). Om en sekundär infektion uppstår, utförs behandling enligt principerna för behandling av akut kolpit med recept på etiotropa läkemedel lokalt och, om nödvändigt, oralt.
Återställande av vaginal mikroflora
Att återställa den naturliga floran i slidan hänvisar till det andra stadiet av behandling för vaginit:
- bifidumbacterin - intravaginalt 5 - 6 doser, som späds med kokt vatten och administreras dagligen eller 1 suppositorium två gånger om dagen - behandlingsförloppet är 10 dagar;
- bifikol – intravaginal administrering av 5 doser dagligen i upp till 7 dagar;
- Laktobakterin - intravaginal administrering av 5 doser under en kur på 10 dagar;
- acylact – 1 suppositorium dagligen i 10 dagar.
Samtidigt ordineras multivitaminer och immunmodulatorer.
Traditionella metoder
Folkmediciner förlorar inte sin relevans vid behandling av sjukdomar. Traditionella metoder används som ett tillägg till den huvudsakliga (läkemedels-) behandlingen av kolpit. För douching används avkok och infusioner av medicinska örter:
- kamomill (2 matskedar koka i 1 liter vatten i 15 minuter, filtrera buljongen och kyl);
- glöm inte kondomer under tillfälligt samlag;
- upprätthålla intim hygien (tvätt två gånger om dagen);
- vägra smala och snäva underkläder, såväl som syntetiska underkläder;
- leda hälsosam bild liv (vägran dåliga vanor, motion, multivitaminer, särskilt under vinter-vårperioden);
- kontrollera vikt (förebygga fetma och överdriven viktminskning);
- använd bindor och tamponger utan dofter;
- låt dig inte ryckas med av sköljning;
- använd tvättmedel för intim hygien med en neutral miljö och utan dofter;
- stärka immuniteten;
- ha en permanent sexpartner.
Fråga Svar
Fråga:
Används fysioterapiprocedurer för att behandla kolpit?
Svar: Ja, UHF och UV-bestrålning används ofta för att behandla sjukdomen. För kronisk vaginit ordineras SMV-behandling parallellt med elektrolytkauterisering för slidområdet.
Fråga:
Varför är vaginit farligt?
Svar: För det första kan obehandlad akut kolpit bli kronisk. För det andra finns det en hög risk för stigande infektion med utveckling av endometrit och adnexit, vilket i efterhand kan leda till. Vaginit provocerar också förekomsten av cervicit, pseudo-erosion av livmoderhalsen och hos barn synechiae av blygdläpparna. Eventuell skada på urinröret och Blåsa( Och ).
Fråga:
Kan kolpit uppstå efter användning av spermiedödande medel och lokala preventivmedel, till exempel Pharmatex suppositorier?
Svar: Ja, spermiedödande medel som ingår i geler och krämer påverkar den naturliga mikrofloran i slidan, vilket provocerar aktiveringen av opportunistiska mikrober. Därför bör denna typ av preventivmedel inte vara den huvudsakliga.
Fråga:
Svamp hittades i mitt utstryk. Klåda och sveda är besvärande. Är behandling nödvändig?
Svar: Ja, om svamp upptäcks och det finns klagomål, ställs en diagnos av candidal kolpit och dess behandling är obligatorisk.
Kolpitär en isolerad inflammation i slidslemhinnan hos kvinnor, orsakad av olika yttre eller inre faktorer. Kolpit kallas också ofta vaginit. Dessutom kombineras denna patologi ofta med inflammatoriska processer i angränsande anatomiska områden. Speciellt i vissa källor identifieras kolpit med vulvovaginit, som påverkar inte bara slemhinnan i slidan, utan även vulva.
Kolpit anses vara en av de vanligaste sjukdomarna inom gynekologisk praxis, och de flesta kvinnor har stött på detta problem minst en gång i livet. Dess förekomst är allestädes närvarande och täcker allt geografiska zoner och alla länder i världen. Kolpit anses inte vara en farlig sjukdom, men om den är försenad Sjukvård eller när man försöker självmedicinera kan allvarliga komplikationer uppstå.
Normal vaginal mikroflora
 Den normala mikrofloran i slidan representeras huvudsakligen av mikroorganismer som inte kräver syre för livet ( så kallade anaerober), och i mindre utsträckning – av mikroorganismer som förbrukar syre i livets process ( aerober). Tillsammans utför dessa bakterier ett antal funktioner som är nödvändiga för organets normala funktion.
Den normala mikrofloran i slidan representeras huvudsakligen av mikroorganismer som inte kräver syre för livet ( så kallade anaerober), och i mindre utsträckning – av mikroorganismer som förbrukar syre i livets process ( aerober). Tillsammans utför dessa bakterier ett antal funktioner som är nödvändiga för organets normala funktion. Den vaginala mikrofloran har tre huvudfunktioner:
- Enzymatisk. Denna funktion består i att bryta ner ett antal främmande ämnen och omvandla dem. Detta inkluderar också att bibehålla det sura pH som är karakteristiskt för slidhålan.
- Vitaminbildande. Som ett resultat av mikrobers vitala aktivitet bildas ett antal vitaminer som är nödvändiga för slidslemhinnan. Om det finns en obalans i den vaginala mikrofloran börjar slemhinnan att tunnas ut och blöda.
- Skyddande. Denna funktion är baserad på mekanismen för konkurrerande undertryckande av främmande bakterier. Mikrober som introduceras utifrån kommer inte att kunna utvecklas normalt, eftersom de inte kommer att ha tillräckligt med näringsämnen.
Mikrofloran i slidan under fertil ålder representeras av:
- permanent bebor mikroorganismer;
- slumpmässig mikroflora.
Permanent bosatta mikroorganismer
Först och främst inkluderar dessa mikroorganismer den så kallade Doderlein-bacillen. Detta är en typ av mjölksyrabakterier som normalt lever i slidslemhinnan. Förhållandet mellan dessa bakterier och andra mikroorganismer hos friska patienter är minst 95 %. Deras huvudsakliga funktion är att upprätthålla en sur miljö ( på grund av frigörandet av vätejoner under livsprocesser) och konkurrensundertryckande av andra mikrober. Utöver normal konkurrens kan mjölksyrabakterier producera väteperoxid och en rad andra ämnen med antimikrobiella egenskaper i små mängder.Laktobaciller är beroende av nivån av östrogen i blodet. Deras antal kan variera något beroende på fasen av menstruationscykeln eller början av graviditeten. Doderleins pinnar utgör ingen risk för att utveckla kolpit under några omständigheter, utan tvärtom skyddar kvinnor från denna sjukdom.
Slumpmässig mikroflora
Slumpmässig mikroflora inkluderar alla andra typer av bakterier. Enligt olika källor kan normalt upp till 40 olika typer av mikroorganismer finnas i slidan hos en frisk kvinna. Deras totala antal är dock cirka 2 - 5% av alla mikroorganismer som lever i slidan.Förutom att permanent leva i mikroorganismer, finns följande typer av bakterier oftast:
- Stafylokock;
- Corynebacterium;
- Bacteroides–Prevotella;
- Mikrokocker;
- Gardnerella vaginalis;
- Mycoplasma hominis.
Under normala förhållanden påverkar följande faktorer den vaginala mikrofloran:
- produktion av kvinnliga könshormoner;
- sexlivets rytm;
- graviditet;
- abort;
- användning av antibiotika;
- vissa diagnostiska och terapeutiska procedurer;
- tar hormonella mediciner;
- gynekologiska operationer.
Orsaker till kolpit
 Som nämnts ovan kan ett antal olika orsaker leda till utveckling av kolpit. Bland dem finns både interna faktorer, som representerar störningar i kroppens funktion, och externa, som inkluderar skador och infektioner. I slutändan leder var och en av orsakerna, på ett eller annat sätt, till en akut inflammatorisk process och en obalans i den bakteriella mikrofloran i slidan. Det senare bidrar till att fördröja tillfrisknandet och kräver särskilt noggrann behandling.
Som nämnts ovan kan ett antal olika orsaker leda till utveckling av kolpit. Bland dem finns både interna faktorer, som representerar störningar i kroppens funktion, och externa, som inkluderar skador och infektioner. I slutändan leder var och en av orsakerna, på ett eller annat sätt, till en akut inflammatorisk process och en obalans i den bakteriella mikrofloran i slidan. Det senare bidrar till att fördröja tillfrisknandet och kräver särskilt noggrann behandling. Att fastställa orsakerna till kolpit är viktigt ur flera synvinklar. För det första kommer det att hjälpa dig att välja rätt behandling och eliminera sjukdomen. För det andra, att ta reda på orsakerna till kolpit indikerar ofta närvaron av sexuellt överförbara sjukdomar som påverkar hela reproduktionssystemet. Således är det möjligt att snabbt stoppa den patologiska processen och undvika allvarliga komplikationer. För det tredje utgör infektiös kolpit en infektionsrisk för alla sexuella partners hos patienten, vilket indikerar behovet av förebyggande screening av potentiella patienter.
Ur utvecklingsmekanismernas synvinkel finns det följande typer av kolpit:
- mekanisk skada på vaginalslemhinnan;
- undernäring av slemhinnan;
- sjukdomar i det endokrina systemet;
- långvarig användning av antibiotika;
- allergiska reaktioner;
- underlåtenhet att följa reglerna för personlig hygien;
- nedsatt immunitet.
Sexuellt överförbara infektioner
Det finns ett antal sjukdomar, vars övervägande överföringsväg är oskyddad sexuell kontakt. Som ett resultat kommer patogena mikroorganismer direkt in i vaginalslemhinnan från den infekterade slemhinnan hos den sexuella partnern. Normalt undertrycker vår egen normala mikroflora tillväxten av mikrober. Men vid försvagad immunitet, samtidiga mikrotraumas eller dysbakterios börjar en inflammatorisk process i slemhinnan. Dessutom kan vissa särskilt patogena mikroorganismer leda till utveckling av sjukdomen även under normala förhållanden utan tillhörande komplikationer.Kolpit kan orsakas av följande sexuellt överförbara sjukdomar:
I varje specifikt fall kommer det orsakande medlet av sjukdomen in i vaginalslemhinnan under oskyddat samlag. Att begränsa antalet sexuella partners och använda kondom spelar alltså en ledande roll i förebyggandet av denna typ av kolpit.
Mekanisk skada på slidslemhinnan
Mekanisk skada är mikrotrauma i slemhinnan, som kan ha olika orsaker. Den vanligaste av dessa är obekväma tillstånd under samlag ( otillräcklig fukt, dålig glidning). Detta gör att slemhinnorna i ollonet och slidan blir alltför sträckta och slitna. En liknande mekanism för uppkomsten av mikrotraumas kan observeras när främmande föremål eller medicinska instrument förs in i slidan under diagnostiska eller terapeutiska procedurer. Slutresultatet är en kränkning av slemhinnans integritet. Normalt är det en ogenomtränglig barriär för de flesta mikrober och hindrar dem från att utvecklas i väggarnas tjocklek. När mikrotrauma uppstår, befinner sig bakterier i mer gynnsamma förhållanden - i vävnadernas tjocklek, så att de börjar föröka sig snabbare, vilket stör den normala balansen i mikrofloran. I sådana fall är det inte nödvändigt att introducera mikrober från utsidan. Opportunistiska mikrober som var ofarliga för friska slemhinnor orsakar lätt allvarliga inflammationer när de penetrerar djup vävnad.Undernäring av slemhinnan
Som nämnts ovan är den normala slidslemhinnan bättre skydd från de flesta patogena mikrober. Dess integritet kan dock äventyras inte bara som ett resultat av mikrotrauma under samlag, utan också på grund av vissa interna faktorer. Dessa inkluderar till exempel nedsatt blodtillförsel. Som du vet kommer syre och alla nödvändiga näringsämnen in i vävnaderna med blod. Om det inte finns tillräcklig blodtillförsel till vävnaden i slidväggen blir slemhinnan helt enkelt tunnare och försvagas, vilket ökar risken för mikrotrauma. Dessutom störs slemcellernas arbete. De slutar producera normala fysiologiska sekret, vilket kan förändra pH i slidan.Oftast uppstår kolpit på grund av undernäring efter massiv blödning. Till exempel ökar risken för sådana situationer i postpartumperioden bland unga mammor. Kompression eller trombos av artärerna som försörjer vaginalväggarna är extremt sällsynt.
Näringsrubbningar kan också innefatta brist på vissa vitaminer som är nödvändiga för att upprätthålla slemhinnornas integritet. Först och främst är detta vitamin A. Det bildas i tarmen när provitaminer, de så kallade fria karotenoiderna, kommer in i den. Som ett resultat av biotransformationer omvandlas karoten från mat till vitamin A, nödvändigt för kroppens slemhinnor. Med sin brist har kvinnor en tendens till både kolpit och inflammation i andra slemhinnor.
Hypovitaminos A observeras med otillräcklig konsumtion av följande livsmedel:
- morot;
- spenat;
- tomater;
- baljväxter;
- meloner;
- frukter.
Naturligtvis kräver hypovitaminos en mycket långvarig brist på dessa livsmedel, vilket i praktiken är ganska sällsynt. Detta ökar dock risken för att utveckla kolpit, särskilt i kombination med andra riskfaktorer.
Sjukdomar i det endokrina systemet
Vissa sjukdomar i det endokrina systemet kan allvarligt påverka tillståndet hos slidslemhinnan. Först och främst talar vi om kvinnliga könshormoner - östrogener. De har ett brett spektrum av verkan på olika vävnader i kroppen. En av funktionerna är reglering av körtlarna i slidan och regelbunden förnyelse av dess slemhinna. Östrogener produceras i äggstockarna, så många sjukdomar i detta organ kan leda till utveckling av kolpit.Oftast, som ett resultat av en minskning av östrogennivåerna, utvecklas en speciell form av kolpit - atrofisk kolpit. Det har ett antal karakteristiska skillnader från andra former av denna sjukdom. Andra hormonella störningar påverkar tillståndet hos slidslemhinnan i mindre utsträckning, men sjukdomar i sköldkörteln, bukspottkörteln och binjurarna kan också predisponera för inflammatoriska processer.
Långtidsanvändning av antibiotika
Långvarig användning av antibiotika kan direkt påverka tillståndet för den bakteriella mikrofloran i slidan. Många antibakteriella läkemedel har ett ganska brett verkningsspektrum och dödar, förutom sjukdomens huvudsakliga orsaksämne, även normala mikroorganismer. Vid tarmdysbios ordineras vanligtvis speciella mediciner för att återställa den normala balansen av bakterier. I detta avseende ägnas mycket mindre uppmärksamhet åt den vaginala mikrofloran. Förebyggande behandling tillsammans med antibiotika är vanligtvis inte föreskriven, men dysbios diagnostiseras efter utvecklingen av kolpit och uppkomsten av specifika symtom.Således kan en ökad risk för att utveckla kolpit observeras efter lunginflammation, tuberkulos och andra allvarliga infektionssjukdomar som behandlas med en lång kur av antibiotikabehandling. Dysbakterios orsakad av antibiotika är särskilt farlig om den tas okontrollerat. Självmedicinering med antibiotika är tyvärr ganska vanligt. Samtidigt kan endast en kompetent specialist välja rätt läkemedel, dess dos och regim. Självmedicinering med antibiotika hos kvinnor ger ofta långvarig kolpit, vilket är svårt att svara på behandlingen. Problemet är att bara några av de bakterier som är känsliga för antibiotika dog. De återstående mikroberna blev resistenta mot drogerna de stötte på. Det är dessa mikroorganismer som börjar växa snabbt i frånvaro av konkurrenter, vilket orsakar en inflammatorisk process. Det är mycket svårt att behandla sådana patienter, eftersom orsakerna till sjukdomen ofta är resistenta mot de vanligaste antibiotika.
Allergiska reaktioner
Kolpit kan också bero på en lokal allergisk reaktion. Detta förklaras av patientens individuella intolerans mot vissa kemiska föreningar. Först och främst talar vi om de komplexa kemikalier som kommer i direkt kontakt med slidslemhinnan. Ofta är orsaken till inflammation kondomer, glidmedel, medicinska salvor och stolpiller.Mekanismen för utveckling av allergisk kolpit kommer ner till arbetet med lokala celler immunförsvar. Väl på dessa celler kommer allergenet ( allergiframkallande ämne) startar en kedja av biokemiska reaktioner. Kroppen börjar kämpa mot införandet av främmande material. Ur en klinisk synvinkel manifesteras detta av akut intensiv inflammation i vaginalslemhinnan. Sådan kolpit svarar vanligtvis bra på behandling, och för att förhindra det är det bara nödvändigt att begränsa kroppens kontakt med allergenet.
Underlåtenhet att följa reglerna för personlig hygien
Tyvärr, även i det moderna utvecklade samhället finns det ofta fall av banal bristande efterlevnad av de enklaste reglerna för personlig hygien. För könsorganen innebär de regelbunden sköljning av slemhinnorna med varmt kokt vatten. Om denna enkla procedur inte utförs, över tid, plack från resterna av urin, sperma och blodiga flytningar efter mens. Det är en extremt gynnsam miljö för utveckling av patogena bakterier. Således störs balansen i den vaginala mikrofloran.Dessutom leder ackumuleringen av organiska ämnen till en banal process av förfall. Detta försvagar slemhinnan, den blir tunnare och blir känsligare för mekanisk påfrestning. I synnerhet talar vi om det tidiga utseendet av mikrotraumas med utvecklingen av den infektionsprocess. Utan att följa grundläggande regler för personlig hygien kan behandling av kolpit med antibiotika ta mycket lång tid, utan att ge en märkbar effekt.
Minskad immunitet
Försvagning av allmän immunitet blir sällan en direkt orsak till utvecklingen av kolpit, men är en allvarlig faktor som predisponerar för uppkomsten av denna sjukdom. Immunsystemet hos friska människor är ansvarigt för att känna igen infektion och i tid förstöra patogena mikrober. Det är ett skydd som inte är mindre tillförlitligt än själva slidslemhinnan.Vid vissa sjukdomar kan immunförsvaret vara försvagat. Resultatet är enklare reproduktion av opportunistiska och patogena mikrober. Deras tillväxt begränsas inte av antikroppar som cirkulerar i blodet. Utan att stärka det allmänna immunförsvaret ger behandling av kolpit också sällan bra resultat.
Orsaker till ett försvagat immunförsvar kan vara:
- allvarliga infektionssjukdomar;
- brist på vitaminer och mineraler i mat;
- vissa onkologiska sjukdomar i blodet och det hematopoetiska systemet;
- benmärgstransplantation;
- långtidsbehandling med antibiotika;
- långtidsbehandling med kortikosteroidläkemedel.
Symtom på kolpit
 Intensiteten och karaktären av symtom under kolpit kan variera. Detta bestäms till stor del av sjukdomens varaktighet och orsakerna som ledde till dess utseende. Oavsett den kliniska formen av kolpit är symtomen vanligtvis lokala. Sådana allmänna manifestationer av sjukdomen som ökad kroppstemperatur, muskelsmärta eller huvudvärk observeras sällan, främst med purulenta former av kolpit. Ofta finns det asymtomatiska eller milda former, när patienten nästan inte har något att oroa sig för, så hon skjuter upp att gå till doktorn.
Intensiteten och karaktären av symtom under kolpit kan variera. Detta bestäms till stor del av sjukdomens varaktighet och orsakerna som ledde till dess utseende. Oavsett den kliniska formen av kolpit är symtomen vanligtvis lokala. Sådana allmänna manifestationer av sjukdomen som ökad kroppstemperatur, muskelsmärta eller huvudvärk observeras sällan, främst med purulenta former av kolpit. Ofta finns det asymtomatiska eller milda former, när patienten nästan inte har något att oroa sig för, så hon skjuter upp att gå till doktorn. De vanligaste symtomen på kolpit är:
- lukt;
- måttlig smärta eller obehag;
- symtom på specifika komplikationer.
Vaginala flytningar
Vaginal flytning under kolpit kan observeras i vilken fas som helst av menstruationscykeln och beror sällan på det. Typen av flytningar kan variera beroende på orsaken till sjukdomen. Lätt eller mjölkaktig flytning kan vara normalt. Bakteriell kolpit orsakad av opportunistiska mikroorganismer kännetecknas av rikliga, homogena utsläpp som kan innehålla gasbubblor. För candidiasis ( svampinfektion) flytningen innehåller vanligtvis flingor, och färgen och konsistensen är ostliknande. Ett karakteristiskt tecken på trichomoniasis är en smutsig grön flytning, ibland skummande. Utskrivningstiden kan variera från flera dagar till flera år.Lukt
Lukten kan också vara olika beroende på vilka bakterier som ledde till utvecklingen av kolpit. Mekanismen för dess utseende är ganska enkel. Patogena mikrober, under loppet av sin livsaktivitet, sönderdelas ett antal kemiska substanser (mestadels sockerarter och proteiner), frigör gasformiga ämnen. Det är dessa ämnen som orsakar uppkomsten av den karakteristiska lukten. Det kan variera från lukten av "rutten fisk" till en sötaktig doft, vilket tyder på en intensiv förfallsprocess. Vid candidiasis är lukten vanligtvis frånvarande, men vid bakterieinfektioner är den mest uttalad under perioder med kraftig flytning.Måttlig smärta eller obehag
Svår smärta med kolpit är sällsynt. Oftast klagar patienter på en brännande känsla som intensifieras vid urinering. Det verkar på grund av irritation av de inflammerade slidväggarna av giftiga ämnen som finns i urinen. Smärtsyndromet kommer att bli ännu mer uttalat vid samlag.Obehag kännetecknas oftast av kraftig klåda ljumske eller en känsla av tyngd i nedre delen av buken. Direkt smärta är mer typisk för bakteriell kolpit och kolpit som utvecklas efter skada på slidslemhinnan.
Symtom på specifika komplikationer
Kolpit utgör vanligtvis ingen allvarlig hälsorisk, eftersom specifika komplikationer är sällsynta. Ett hot kan uppstå om sjukvård inte ges i rätt tid. Sedan börjar infektionen spridas upp i födelsekanalen och successivt påverka livmoderhalsen, livmodern, äggledarna och äggstockarna. Detta kan i sin tur leda till symtom som oregelbundenheter i menstruationscykeln, upphörande av menstruationen ( amenorré), svårigheter att få barn, svår smärta i nedre delen av buken. Vid svår och djup skada på slemhinnan kan korta och mindre blödningar från slidan observeras.Typer av kolpit
 Beroende på orsakerna som ledde till utvecklingen av kolpit, särskiljs flera former av denna sjukdom. Var och en av dem kännetecknas av vissa kliniska manifestationer och kräver ett individuellt förhållningssätt till behandlingen. Dessutom, beroende på sjukdomens form, kan läkaren göra förutsägelser för framtiden när det gäller tidpunkten för återhämtning och sannolikheten för komplikationer.
Beroende på orsakerna som ledde till utvecklingen av kolpit, särskiljs flera former av denna sjukdom. Var och en av dem kännetecknas av vissa kliniska manifestationer och kräver ett individuellt förhållningssätt till behandlingen. Dessutom, beroende på sjukdomens form, kan läkaren göra förutsägelser för framtiden när det gäller tidpunkten för återhämtning och sannolikheten för komplikationer. Följande typer av kolpit särskiljs:
- candidal kolpit;
- atrofisk kolpit;
- Trichomonas kolpit.
Candidiasis kolpit
Candidiasis kolpit ( jäst kolpit, trast) är en specifik inflammation i slidslemhinnan som orsakas av en svamp från släktet Candida. Dessa svampar är opportunistiska mikroorganismer och kan hittas inte bara i vaginalhålan, utan också på munslemhinnan eller i tjocktarmen. Således kan infektion uppstå efter en episod av oral eller analsex, i närvaro av ytterligare riskfaktorer ( dysbakterios, försvagad immunitet).Ofta är orsaken till utvecklingen av candidal kolpit en kurs av antibiotikabehandling. Faktum är att svampar inte är känsliga för antibakteriella läkemedel, så antibiotika påverkar inte deras tillväxt och reproduktion. Behandlingsförloppet minskar bakteriepopulationen ( både mjölksyra och opportunistisk) i slidan, vilket blir en drivkraft för den intensiva utvecklingen av svampar. Dessutom observeras candidal kolpit ofta hos gravida kvinnor, särskilt under tredje trimestern.
Diagnos och behandling av denna typ av kolpit är vanligtvis inte svårt på grund av de karakteristiska symtomen och enkel mikrobiologisk bekräftelse av diagnosen. Behandling kommer ner till användningen av svampdödande läkemedel som kommer att minska populationen av det orsakande medlet för kolpit.
Atrofisk kolpit
Atrofisk kolpit eller atrofisk vaginit är en inflammatorisk process i slidslemhinnan som orsakas av en allvarlig minskning av östrogenhalten ( kvinnliga könshormoner).På grund av förekomsten delas atrofisk kolpit in i tre huvudtyper:
- postmenopausal ( hos äldre kvinnor);
- hos patienter med artificiell klimakteriet ( som har tagit bort sina äggstockar eller livmoder);
- kolpit medan du tar vissa mediciner.
Kliniskt manifesteras atrofisk kolpit av torrhet, klåda, sveda i slidan och smärtsamma förnimmelser under samlag. Alla dessa manifestationer uppträder vanligtvis 5 till 6 år efter uppkomsten av naturlig klimakteriet ( i ålderdom). Liknande symtom kan observeras under konstgjord klimakteriet.
Diagnos av atrofisk kolpit baseras på data om klimakteriets början, patientklagomål, bestämning av vaginalt pH, kolposkopi och mikrobiologisk undersökning.
Trichomonas kolpit
Trichomonas kolpit är en av de vanligaste formerna av denna sjukdom. Infektionen orsakas av mikroorganismen Trichomonas vaginalis eller ( mindre ofta) andra typer av Trichomonas. Smitta sker oftast genom oskyddat samlag, men risken för smitta genom husgeråd kan inte uteslutas. När Trichomonas kommer in i vaginalhålan börjar den aktivt föröka sig, vilket påverkar cellerna i slemhinnan. Detta leder snabbt till bildandet av en karakteristisk plack och uppkomsten av flytningar. Om du söker medicinsk hjälp sent kan infektionen bli kronisk. Då kommer sjukdomen att fortsätta med perioder av exacerbationer och remissioner ( avtagande symtom), svår att behandla. Diagnos av trichomoniasis ger vanligtvis inga allvarliga svårigheter. Den största risken är förknippad med spridning av infektion till andra organ i reproduktionssystemet, och den allvarligaste konsekvensen av trichomoniasis är infertilitet.Diagnos av kolpit
 I de allra flesta fall ger diagnosen kolpit inga särskilda svårigheter. Den första misstanken om denna sjukdom kan dyka upp för läkaren efter att ha bekantat sig med patientens klagomål, och för att upptäcka den inflammatoriska processen är det tillräckligt att genomföra en vanlig gynekologisk undersökning. Problemet är att för en fullständig diagnos är det viktigt att inte bara upptäcka själva inflammationen utan också att fastställa dess orsaker. Kolpit uppstår ofta i kombination med andra gynekologiska sjukdomar och kan vara resultatet av störningar i andra organs och systems funktion. Därmed blir uppgiften för en läkare att undersöka en patient med kolpit något mer komplicerad.
I de allra flesta fall ger diagnosen kolpit inga särskilda svårigheter. Den första misstanken om denna sjukdom kan dyka upp för läkaren efter att ha bekantat sig med patientens klagomål, och för att upptäcka den inflammatoriska processen är det tillräckligt att genomföra en vanlig gynekologisk undersökning. Problemet är att för en fullständig diagnos är det viktigt att inte bara upptäcka själva inflammationen utan också att fastställa dess orsaker. Kolpit uppstår ofta i kombination med andra gynekologiska sjukdomar och kan vara resultatet av störningar i andra organs och systems funktion. Därmed blir uppgiften för en läkare att undersöka en patient med kolpit något mer komplicerad. Huvuduppgifterna för att formulera en diagnos är:
- bestämma gränserna för den inflammatoriska processen;
- upptäckt av samtidiga inflammatoriska processer i andra organ i reproduktionssystemet ( livmoderhals, livmoder, livmoderbihang);
- bestämning av det orsakande medlet för sjukdomen vid infektiös kolpit;
- analys av dysbios som åtföljer kolpit;
- bestämning av resistensen hos mikrober som orsakar kolpit mot olika antibiotika;
- kontrollera hormonella nivåer ( östrogennivåer i blodet);
- bestämma arten av strukturella förändringar i slemhinnan, om några;
- upptäckt av kroniska sjukdomar och bestämning av deras inverkan på utseendet av kolpit.
För att samla in information för kolpit används följande diagnostiska procedurer:
- standard gynekologisk undersökning;
- kolposkopi;
- rektal undersökning;
- cytologisk analys;
- bakteriologisk analys;
- aminotest;
- allmänt blodprov och biokemiskt blodprov;
- allmän urinanalys och biokemisk urinanalys;
- blodprov för hormoner.
Vanlig gynekologisk undersökning
En rutinundersökning vid en gynekologs möte innebär en visuell bekantskap med symtomen på sjukdomen. För att upptäcka den inflammatoriska processen eller andra patologier i vaginalhålan används speciella gynekologiska spekulum. Detta är namnet på ett medicinskt instrument som hjälper till att expandera väggarna i slidan och göra dess hålighet mer bekväm för undersökning. Vanligtvis är denna procedur smärtfri och orsakar endast lindriga obehag, men för patienter med kolpit kan det orsaka smärta.Problemet är att den inflammerade slidslemhinnan i sig orsakar smärta. Vid kontakt med medicinska instrument ( i synnerhet med ett gynekologiskt spekulum) smärtan intensifieras. I sällsynta fall är det nödvändigt att använda smärtstillande medel för gynekologiska undersökningar hos sådana patienter.
För en mer komplett insamling av information rekommenderas det inte att ta bort flytningar eller plack från slidans väggar innan du går till gynekologen. Detta kan orsaka en ofullständig bild av sjukdomen och leda till fel i diagnosen. Du bör inte heller tvätta dig innan du genomgår bakteriologisk och cytologisk analys. Utsläpp och plack är vanligtvis avfallsprodukter från den vaginala mikrofloran och bär på värdefull diagnostisk information.
Kolposkopi
Kolposkopi är ett alternativ till en vanlig gynekologisk undersökning. Skillnaden är att läkaren under en kolposkopi använder en speciell teknik för att undersöka slidhålan. Vanliga kolposkop är binokulära förstorare med en källa av riktat ljus. Detta hjälper till att undersöka ytan av slidväggarna mer i detalj och mer ingående förstå skadans natur.Mer moderna modeller av kolposkop är utrustade med en speciell videokamera, som sätts in i vaginalhålan. Denna procedur är mindre smärtsam för patienter och mer informativ för läkaren. Vanligtvis är kolposkopi tillräckligt för att diagnostisera kolpit, och läkare slutar i detta skede. Andra studier föreskrivs endast i fall där specialisten inte förstår orsakerna till utvecklingen av inflammation.
Ultraljud
Ultraljud ( ultraljud ) av det lilla bäckenet krävs endast för de patienter som har tecken på inflammation utanför slidhålan eller upplever några komplikationer av kolpit. Oftast letar de efter tecken på inflammation i livmodern eller äggstockarna. I synnerhet kan en ovariecysta orsaka hormonell obalans, vilket kommer att påverka tillståndet hos slidslemhinnan.Av komplikationerna av kolpit som diagnostiseras med hjälp av ultraljud bör först och främst patologiska fistlar och abscesser noteras. Fistlar bildas hos patienter med avancerad kronisk kolpit. Den inflammatoriska processen i sådana fall varar i åratal, vilket leder till bildandet av djupa defekter i slidväggen. En fistel är en onormal anslutning av slidan med ett annat ihåligt organ ( vanligtvis ändtarmen). Det kräver kirurgisk behandling för att stänga lumen. Ultraljud hjälper till att avgöra exakt om fisteln är ansluten till ett annat organ eller är ett blindt utsprång av väggen.
Bölder i slidväggen kan bildas på grund av spridningen av specifika pyogena bakterier. De är lokaliserade i organets submucosa eller i vävnaden i de vaginala körtlarna. I de flesta fall talar vi om Bartholinkörteln, som ligger i slidans vestibul. Ett ultraljud visar storleken på kaviteten med pus och dess exakta placering. Detta ger kirurgen information för framgångsrik kirurgisk behandling.
Beroende på lokaliseringen av patologiska processer kan följande ultraljudsalternativ ordineras:
- Ultraljud bukhålan att bedöma inre organs funktion;
- Ultraljud av bäckenet för att upptäcka patologiska processer i detta område ( endometrit, ovariecystor, neoplasmer etc.);
- Ultraljud genom slidhålan, där sensorn kommer att föras direkt in i slidan för att få en tydligare bild;
- Ultraljud genom ändtarmshålan.
Rektal undersökning
En rektal undersökning är en digital eller visuell undersökning av ändtarmen. Denna undersökning rekommenderas för alla patienter med kolpit. I det här fallet kommer läkaren att leta efter patologiska hål ( fistlar, som nämndes ovan) eller tecken på neoplasmer.Följande metoder används för att undersöka ändtarmshålan:
- Fingerundersökning. I det här fallet sätter läkaren in pekfingret i ändtarmen och palperar försiktigt organets väggar. Denna undersökning kan avslöja klumpar eller bölder i tarmväggen. Detta kommer att ge indirekt information om möjliga orsaker utveckling av kolpit.
- Koloskopi. Koloskopi innebär att man för in en speciell kamera fäst vid en flexibel kabel i ändtarmen. Detta gör att du noggrant kan undersöka väggarna i inte bara ändtarmen, utan också de övre delarna av tjocktarmen.
- Sigmoidoskopi. Sigmoidoskopi innebär att man för in ett sigmoidoskop i ändtarmen – ett ihåligt metallrör som underlättar undersökning av organets väggar.
Cytologisk analys
Cytologisk analys är en studie av cellulär sammansättning. För att göra detta tar läkaren ett utstryk från slidan eller en skrapning från slidväggen under en gynekologisk undersökning. Under undersökning i mikroskop kan arten av den patologiska processen bestämmas av karakteristiska förändringar i cellerna. Cytologisk analys utförs huvudsakligen för atrofisk kolpit eller med samtidig patologi i livmoderhalsen.Bakteriologisk analys
Bakteriologisk analys syftar till att identifiera mikroorganismer i slidan. För att utföra det tas ett speciellt utstryk. Om det finns flytningar kan det också bli material för bakteriologisk analys. Att ta ett utstryk eller prov på flytningar är en helt smärtfri procedur och varar bara några minuter. Vanligtvis kommer läkaren att försöka ta flera svabbar från olika områden. Detta eliminerar möjligheten att missa fokal inflammation ( inflammation som endast involverar en liten yta av slidväggen).Materialet som erhålls från patienten kan undersökas på olika sätt:
- Bakterioskopi. Denna analys går ut på att färga bakterierna med speciella färgämnen och undersöka dem i mikroskop. En erfaren läkare kan bestämma deras typ av form och färg på mikroorganismer och göra en slutsats om orsaken till inflammation. Vanligtvis är detta en opportunistisk mikroorganism som har förökat sig på grund av en obalans i mikrofloran.
- Kulturundersökning. Kulturforskning är inokulering av mikrober på näringsmedier som stimulerar deras tillväxt. Över tid ( vanligtvis 12 – 48 timmar) karakteristiska kolonier uppträder på näringsmediet. Baserat på deras form kan en erfaren läkare också berätta vilken specifik mikroorganism som bildade dem. Denna analys tar lite längre tid, men den gör att du kan få fram de bakterier som orsakar sjukdomen i sin rena form.
- Antibiotikogram. Antibiotikogram är en studie av mikroorganismers känslighet för olika antimikrobiella läkemedel. För att utföra det är det nödvändigt att isolera en ren kultur av patogenen. Denna analys ger den viktigaste informationen som behövs för att förskriva antibakteriell terapi. En liknande studie utförs i fallet med kolpit av svampursprung. Att få resultaten av ett antibiogram kan ta flera dagar, så det är inte ordinerat till alla patienter. Denna analys är endast indicerad för kvinnor med kronisk kolpit, som inte kan behandlas med standardantibiotika och kräver individuellt urval av läkemedel.
Aminotest
Aminotest är en metod för snabb upptäckt av bakteriell kolpit. Den är baserad på bestämningen av en specifik lukt som uppträder som ett resultat av aktiviteten hos de flesta patogena mikrober. För att göra ett aminotest tar läkaren en skrapning från slidans bakvägg och lägger i laboratoriet kaliumhydroxid till det resulterande provet ( LURA). Testet anses positivt om den resulterande blandningen avger en distinkt lukt av ruttet fisk. Detta test kan utföras genom att släppa ovanstående lösning på ett spekulum efter en standardundersökning. Denna metod ger inte ett 100% korrekt resultat, eftersom vissa opportunistiska mikroorganismer ( till exempel gardnerella) ger ett falskt negativt resultat.Allmän och biokemisk analys av blod och urin
Blod- och urinprov är standardförfaranden för de flesta patienter med gynekologiska sjukdomar. Baserat på resultaten av dessa studier gör läkaren en slutsats om de fysiologiska ( vanligt) och patologiska processer i kroppen och olika organs och systems arbete. Detta är nödvändigt för att upptäcka eventuella samtidiga sjukdomar och störningar. Detektering av kroniska patologier kräver en mer noggrann inställning till behandling, eftersom de är kontraindikationer för förskrivning av ett antal läkemedel.När det gäller diagnosen kolpit kan ett allmänt och biokemiskt blodprov bestämma intensiteten av den inflammatoriska processen. Detta manifesteras vanligtvis av en ökning av nivån av leukocyter och en förskjutning av leukocytformeln till vänster ( uppkomsten av omogna former av leukocyter i blodet), ökad ESR ( erytrocytsedimentationshastighet), uppkomsten av C-reaktivt protein i blodet. Det bör noteras att du inte kan lita enbart på resultaten av ett blodprov. Ovanstående förändringar uppträder endast vid svår inflammation. Trög kolpit med få symtom kanske inte orsakar en ökning av leukocyter eller ESR.
Blodprov för hormoner
Som nämnts ovan kan atrofisk kolpit vara en konsekvens av brist på östrogen i en kvinnas kropp. I dessa fall ordineras hormonella läkemedel som huvudbehandling. För att exakt välja dosen måste läkaren veta hur låg nivån av könshormoner är. Det är för detta ändamål som patienten kan ordineras ett blodprov. Beroende på din specifika situation kan detta kräva att du tillfälligt slutar använda kombinerade p-piller ( om patienten tar dem). I varje enskilt fall bör du rådfråga en gynekolog eller endokrinolog om detta.Behandling av kolpit
Behandling av kolpit av vilket ursprung som helst bör vara omfattande, det vill säga inkludera både lokal och allmän terapi. Tyngdpunkten i den ligger inte bara på att eliminera symtomen på sjukdomen, utan också, främst, på att bekämpa infektionen som orsakade patologin. Dessutom är det nödvändigt att vara uppmärksam på att eliminera samtidiga sjukdomar och öka immuniteten ( för att förhindra exacerbationer).Snabb diagnos spelar en särskilt viktig roll vid behandling av kolpit, eftersom ju tidigare behandling av sjukdomen börjar, desto större är sannolikheten för en snabb återhämtning. Noggrann bestämning av mikroben som orsakar sjukdomen, dess känslighet för antibiotika eller identifiering av andra former av kolpit kommer att bidra till att förhindra uppkomsten av återfall och komplikationer, såväl som övergången av den akuta formen av kolpit till den kroniska.
De allmänna principerna för behandling av kolpit är:
- etiotropisk terapi;
- behandling av patientens sexuella partners;
- återställande av normal vaginal mikroflora;
- behandling av samtidiga sjukdomar;
- diet;
- användningen av sjukgymnastik;
- traditionella metoder behandling.
Etiotropisk terapi
Etiotropisk terapi är en behandlingsmetod som syftar till att eliminera orsaken till sjukdomen. Vid behandling av kolpit är etiotropisk terapi den grundläggande metoden. Behandlingen utförs med antibakteriella, antivirala eller svampdödande läkemedel, beroende på vilka mikroorganismer som orsakade sjukdomen. I vissa fall används kombinationsläkemedel.Som nämnts ovan är kolpit indelad i två typer - specifik och ospecifik. Beroende på typen av kolpit föreskrivs lämplig behandling. Behandling av ospecifik kolpit utförs med kombinationsläkemedel med en effekt som syftar till att eliminera bakteriella och svampinfektioner. Huvudplatsen ges till bredspektrumläkemedel.
Lokal etiotropisk behandling består av toalettbesök av de yttre könsorganen och sköljning av slidan med olika antiseptiska lösningar ( kaliumpermanganat, furacilin, klorhexidin). Vaginala tamponger indränkta i galaskorbin och havtornsolja kan också användas för lokal behandling. I närvaro av anaerob eller blandad mikroflora kan läkemedel som metronidazol, betadin, dalacin förskrivas, och vid svampetiologi - diflucan, clotrimazol, terzhinan.
Behandling av specifik kolpit utförs beroende på orsaken till sjukdomen:
- för kolpit med svampetiologi ( oftast Candida) förskriva svampdödande läkemedel;
- om kolpit orsakas bakteriell infektion (till exempel gonokocker), antibakteriella läkemedel ordineras;
- för kolpit orsakad av Trichomonas ordineras metronidazol, ett läkemedel som har en stark antimikrobiell effekt. Emellertid är metronidazol kontraindicerat under graviditetens första trimester. Om nödvändigt kan metronidazol användas under andra och tredje trimestern av graviditeten, men med försiktighet, eftersom läkemedlet passerar placentabarriären och potentiellt kan skada barnet.
Läkemedel som oftast används vid behandling av kolpit
| En drog | Släpp blankett | Dos | Mottagningsläge | Behandlingens varaktighet |
| Nystatin | vaginala stolpiller | 500 000 enheter | 2 gånger om dagen | 10-14 dagar |
| Ketokonazol | grädde | 200 mg | 1 per dag | 5 dagar |
| Flukonazol (Diflucan) | biljard | 150 mg | 1 per dag | 1 dag |
| Metronidazol | biljard | 250 mg | 3 gånger om dagen | 7-10 dagar |
| Cephalexin | kapslar | 500 mg | 4 gånger om dagen | 7 dagar |
| Ampicillin, tetracyklin | biljard | 2 g | 1 per dag | 7 dagar |
| Metronidazol | vaginaltabletter | 500 mg | 1 per dag | 7 – 10 dagar |
Antibiotikabehandling rekommenderas att användas efter ett antibiogram - bestämning av identifierade mikroorganismers känslighet för antibiotika. Att utföra ett antibiogram är mycket viktigt, eftersom felaktigt ordinerad behandling för det första inte är effektiv, och för det andra kan det leda till förändringar i den normala mikrofloran i slidan.
Behandling av sexuella partners
Kolpit orsakas ofta av sexuellt överförbara infektioner. I det här fallet är det tillrådligt att behandla båda sexpartnerna samtidigt. Detta görs för att undvika återinfektion och återfall av sjukdomen. I de flesta fall, med kolpit, tillåter patientens tillstånd sex, så det finns en risk att partnern kommer att introducera en ny del av patogena bakterier i slemhinnan under oskyddat samlag. Av dessa skäl är det nödvändigt att avstå från sexuellt umgänge efter diagnos, under behandling och tills behandlingen är avslutad. Fortsättning av ett aktivt sexliv rekommenderas ofta först efter en kontrollanalys, som utförs samtidigt hos båda parter.Återställande av normal vaginal mikroflora
Det är värt att överväga att långvarig användning av antibakteriella läkemedel negativt påverkar den vaginala mikrofloran. Därför, efter en behandlingskur, är det nödvändigt att återställa normal biocenos ( mikroflora sammansättning) slidan. Detta görs med hjälp av speciella preparat – eubiotika. De är en del av normala mjölksyrabakterier som bebor vaginalslemhinnan. Med deras intag återställs normal vaginal surhet, och spridningen av patogena mikrober upphör.De vanligaste eubiotika i gynekologisk praxis är:
- Vagilak;
- laktobakterin;
- biovestin.
Behandling av samtidiga sjukdomar
Dessutom bör samtidiga sjukdomar behandlas samtidigt och påverkan av predisponerande faktorer bör elimineras eller minskas. Således, i närvaro av äggstockshypofunktion, är det nödvändigt att korrigera deras aktivitet, det vill säga att reglera bristen eller överskottet av könshormoner i kroppen. Om patienten har allvarliga kroniska sjukdomar som påverkar ämnesomsättningen i allmänhet ( sköldkörtelsjukdomar, diabetes mellitus m.m.), är det nödvändigt för att uppnå stabil remission av sjukdomen. Detta gör att du fullt ut kan genomföra behandlingsförloppet utan rädsla för komplikationer från andra organ och system. Speciellt med bakteriell kolpit kan diabetes mellitus bidra till spridning av infektion och hämma återställandet av slemhinnan. Om du tar insulin på rätt sätt och regelbundet justerar dina blodsockernivåer kommer återhämtningen snabbare.Diet
Att följa en diet är nödvändigt för att stärka kroppens allmänna tillstånd, immunförsvaret och snabb återställning av skadade vävnader. För kolpit är kosten inte ett obligatoriskt element i komplex behandling, så det kommer ner till några allmänna rekommendationer.- mejeriprodukter;
- produkter som innehåller fleromättade syror ( fiskolja, räkor, torsk, tonfisk);
- livsmedel som innehåller stora mängder fibrer ( grönsaker och frukter, spannmål);
- livsmedel rika på vitaminer B, E, A, C och mineraler.
Tillämpning av sjukgymnastik
Fysioterapeutiska behandlingsmetoder är inte särskilt populära vid behandling av kolpit, men i det kroniska sjukdomsförloppet kan de på allvar hjälpa. De flesta av dem är smärtfria och har nästan inga kontraindikationer. I genomsnitt, för att komplettera den antibakteriella behandlingen av kolpit, ordineras en kurs på 3–5 sessioner ( beroende på symtomens intensitet).Fysioterapeutiska metoder för behandling av kolpit har följande mål:
- minskning av bakteriell eller svampförgiftning;
- lindring av inflammation;
- lindring av klåda;
- stimulering av lokal immunitet.
- FUV-bestrålning ( kortvågig ultraviolett bestrålning) vaginal slemhinna;
- halvbad med kaliumpermanganat, vilket är starkt oxidationsmedel, sanerar infekterade områden och ger en desinficerande effekt;
- zinkelektrofores – zinkjoner orsakar förstörelse av svampmycel.
För att öka kroppens immunitet och reaktivitet används följande metoder för att stimulera immunitet:
- helioterapi;
- luftbad;
- thalassoterapi;
- LOK ( laserstrålning av blod);
- SUV bestrålning ( mellanvågs ultraviolett bestrålning).
Traditionella behandlingsmetoder
Med tanke på det faktum att kolpit i de flesta fall är en måttlig ospecifik inflammation i slemhinnan, använder många patienter framgångsrikt folkmedicin för behandling. De flesta av dem är baserade på effekterna av olika medicinalväxter. För en mer effektiv kombination av traditionell och alternativ medicin rekommenderas det att varna den behandlande läkaren om de metoder som används. folkmedicinÅh. Detta bör också göras när en kvinna tidigare utan framgång har behandlats med örter. Vissa folkmediciner kan påverka den terapeutiska effekten av mediciner, vilket bör beaktas av läkaren när du ordinerar en behandlingskur. Vanligtvis insisterar specialister inte på ett obligatoriskt avskaffande av växtbaserad behandling, utan ger tvärtom värdefulla instruktioner om regimen för att ta medicinerna.Folkmedicin som används vid behandling av kolpit
| Betyder | Matlagningsrekommendationer | Terapeutisk effekt | Mottagningsläge |
| Calendula infusion | 1 tesked farmaceutisk tvåprocentig infusion av kalendula späds i 1 glas varmt vatten. | Det har en desinficerande effekt, särskilt effektivt för trichomonas kolpit. | Douching utförs 1-2 gånger om dagen. |
| Havtornsolja | Blötlägg vanliga bomullstussar i olja och krama ur dem försiktigt. | Hjälper till att återställa skadat epitel. Med tillstånd från den behandlande läkaren kan den användas vid behandling av inte bara bakteriell utan också atrofisk kolpit. | Installation av tamponger utförs 1 - 2 gånger om dagen i 10 - 15 minuter. Behandlingsförloppet fortsätter i 10–14 dagar, varefter som regel epitelisering av de skadade områdena inträffar. |
| Mumiyo | 4–5 gram av ämnet löses i 1 glas varmt kokt vatten. En vanlig bomullspinne fuktas i den resulterande lösningen. | Förbättrar den lokala ämnesomsättningen i slidslemhinnan och har en svag antimikrobiell effekt. | Tamponginstallationer kan utföras 1 – 3 gånger om dagen ( helst på kvällen, före sänggåendet). Behandlingstiden är vanligtvis flera veckor, beroende på sjukdomens svårighetsgrad. |
| Eukalyptus | I 1 glas varmt kokt vatten, späd 1 tesked färdig apotekstinktur. | Den har en måttlig antiinflammatorisk, antimikrobiell och närande effekt på slidslemhinnan. | Lösningen används för sköljning flera gånger om dagen. Behandlingsförloppets längd diskuteras med den behandlande läkaren. |
| Johannesört | För att förbereda infusionen, tillsätt 2 matskedar torr ört till 1 liter kokande vatten. Blandningen kokas i 10 minuter på låg värme och infunderas i ytterligare en halvtimme. | Johannesört har en uttalad antimikrobiell effekt, hämmar tillväxten av patogena bakterier. | Avkoket används för sköljning flera gånger om dagen ( 2-3 gånger). Samtidigt är regelbundenhet i förfarandena viktig. Douching utförs tills det finns en synlig förbättring av allmäntillståndet. |
| mistel | För 1 liter kokande vatten behöver du 4 - 5 matskedar torra örter. | Mistel förbättrar regenereringen av skadat epitel och förbättrar vävnadsnäringen. | Behandlingsförloppet varar från flera dagar till flera veckor, beroende på sjukdomens svårighetsgrad. Douching görs flera gånger om dagen. |
Några funktioner i behandlingen av kolpit hos gravida kvinnor. Behandling bör utföras strikt under överinseende av en läkare. Svårigheten är att många metoder som är mycket effektiva helt enkelt är oacceptabla för en gravid kvinnas kropp och kan skada barnet i livmodern. Samtidigt några mediciner, ofarliga för gravida kvinnor, inte har önskad effekt.
Läkemedel som används för att behandla kolpit under graviditeten kan delas in i två grupper:
- Läkemedel som kan användas under första trimestern. Dessa är nystatin, pimafucin, terzhinan, vagotil, hexicon.
- Läkemedel som kan användas under andra och tredje trimestern. Dessa är metronidazol, meratin combi, klotrimazol.
Förebyggande av kolpit
 Specifik förebyggande av kolpit ( vacciner) existerar inte, eftersom denna sjukdom kan orsakas av många olika orsaker. Ospecifik prevention innefattar ett antal åtgärder som avsevärt minskar risken för att utveckla kolpit.
Specifik förebyggande av kolpit ( vacciner) existerar inte, eftersom denna sjukdom kan orsakas av många olika orsaker. Ospecifik prevention innefattar ett antal åtgärder som avsevärt minskar risken för att utveckla kolpit. - regelbundna besök hos gynekologen;
- överensstämmelse med regler för personlig hygien;
- behandling med antibiotika endast enligt ordination av en läkare;
- Att se en läkare vid de första tecknen på kolpit;
- stärka den allmänna immuniteten.
Regelbundna besök hos gynekologen
Det bästa sättet Förebyggande av kolpit är ett regelbundet besök hos en gynekolog för en vanlig gynekologisk undersökning. Detta kommer att hjälpa till att snabbt identifiera tecken på eventuella störningar i reproduktionssystemet. Eliminering av dessa störningar kan förhindra utvecklingen av kolpit.För närvarande tror man att kvinnor i reproduktiv ålder bör genomgå en förebyggande gynekologisk undersökning minst en gång om året. Vid graviditet, under postpartumperioden och under klimakteriet kan förebyggande undersökningar göras mer frekventa, eftersom kvinnor i denna ålder är mest benägna för kolpit av olika etiologier ( av olika ursprung).
Upprätthålla personliga hygienregler
Detta föremål innebär att ta hand om slidslemhinnan, regelbundet tvätta med varmt vatten eller använda speciella desinfektionsmedel. Du bör ägna särskild uppmärksamhet åt problemet med att introducera tarmmikroflora i slidan. Ofta blir dessa misstag orsaken till utvecklingen av bakteriell kolpit. Införandet av tarmbakterier i slidan kan ske genom felaktig användning av toalettpapper ( rörelsen ska gå framifrån och bak, från blygdläpparna till anus). Denna mekanism orsakar oftast kolpit hos flickor. Hos kvinnor i reproduktiv ålder kan E. coli komma in i slidan om traditionellt samlag ägde rum direkt efter analsex. I allmänhet, för att förhindra kolpit, rekommenderas det att rengöra slidslemhinnan efter samlag ( såvida vi inte pratar om att försöka bli gravida).Att följa reglerna för personlig hygien innebär också att man regelbundet byter underkläder och tar hand om huden i ljumskvecken. Annars kan mikrober som normalt lever på hudens yta föröka sig och, när de väl kommer in i slidhålan, orsaka en inflammatorisk process.
Behandling med antibiotika endast enligt ordination av läkare
Som nämnts ovan är självmedicinering med antibiotika orsaken till dysbios i vaginalhålan. Användningen av antibakteriella läkemedel måste överenskommas med en specialist. I det här fallet, om nödvändigt, kommer mediciner att ordineras som kommer att stödja den normala mikrofloran i slidan. Patienter som tar antibiotika på egen risk tar inte sådan läkemedelsprofylax, vilket ökar chanserna att utveckla kolpit.Att träffa en läkare vid de första tecknen på kolpit
Av den allmänna behandlingsplanen för kolpit kan man förstå det tidiga stadier sjukdomen är mycket lättare att behandla. I stort sett beror alla typer av kolpit förr eller senare på överdriven spridning av patogena bakterier. Om du inte konsulterar en läkare vid de första symtomen kan den inflammatoriska processen bli kronisk och leda till morfologiska förändringar i slemhinnan. Konsekvensen är en minskning av slidans elasticitet, minskad känslighet, torrhet, såväl som utvecklingen av allvarliga komplikationer - fistlar och abscesser. Dessutom kan infektionen, utan snabb behandling, snabbt spridas uppåt i livmoderhålan, vilket leder till allvarligare problem med reproduktionssystemet. Av dessa skäl bör du konsultera en läkare vid de första uppenbara tecknen på kolpit - uppkomsten av stabil klåda, tjatande smärta i nedre delen av buken eller vaginal flytning.Förstärkning av allmän immunitet
Att stärka den övergripande immuniteten innebär ett tillräckligt intag av vitaminer, mineraler och andra näringsämnen. En hälsosam kost tillsammans med att undvika alkohol och rökning bidrar till immunsystemets normala funktion. Hos sådana patienter reagerar kroppen snabbare på intrång av specifika patogena organismer. Cellerna i slidväggarna är mer resistenta mot infektion, vilket minskar sannolikheten för att utveckla kolpit.Inflammatoriska processer i organen i det genitourinära systemet hos kvinnor kan uppstå av olika anledningar, men den vanligaste av dem är penetration och utveckling av infektion. Kolpit anses vara en av de vanligaste sådana sjukdomarna. Det kan visa sig i olika former och typer. Symtom på denna inflammatoriska process förekommer hos kvinnor i alla åldrar, och nästan alla upplever dem åtminstone ibland, inklusive under graviditeten. Snabb behandling kommer att lindra många komplikationer.
Innehåll:
Beskrivning av sjukdomen
Kolpit (eller vaginit) är en inflammation i slemhinnan som kantar slidan. Oftast kombineras denna sjukdom med inflammation i vulvamembranet, och den patologiska processen kallas vulvovaginit. Det sträcker sig ofta till livmoderhalskanalen livmoderhalsen, vilket leder till livmoderhalsinflammation. Vanligtvis upplever unga vuxna kvinnor symtom på kolpit, men en liknande sjukdom kan också uppträda hos små flickor, såväl som äldre kvinnor.
Typer av kolpit
Beroende på ursprunget till den inflammatoriska processen särskiljs kolpit mellan infektiös och icke-infektiös natur.
Infektiös kolpit
Det uppstår på grund av effekten av patogena mikroorganismer på slemhinnan. I sin tur kan de vara specifika och villkorligt patogena, därför är infektiös kolpit indelad i 2 typer:
- Specifik kolpit, som utvecklas på grund av penetration i vaginalslemhinnan hos patogener av infektionsinfektioner, främst sexuellt överförda (Trichomonas, klamydia, gonokocker, herpesvirus och andra).
- Ospecifik kolpit. Det uppstår som ett resultat av aktiveringen av opportunistiska mikrober (stafylokocker, streptokocker, Proteus, E. coli). De finns alltid i kroppen, men deras innehåll och aktivitet regleras av nyttiga bifidobakterier och laktobaciller. Dessa bakterier producerar mjölksyra och skapar en miljö som är dödlig för patogena mikroorganismer. Skadlig mikroflora börjar utvecklas först när det av någon anledning finns en betydande minskning av antalet skyddande bakterier (till exempel på grund av att ta antibiotika).
Det finns en annan klassificering av infektiös kolpit, enligt vilken den är uppdelad i bakteriell, svamp (candidiasis eller trast) och viral (orsakande medel är herpesvirus, papillomvirus eller citalomegavirus).
Icke-infektiös kolpit
Atrofisk kolpit. Orsaken till inflammation i slidans slemhinna är förtunning (atrofi) och modifiering av strukturen av det vaginala epitelet som uppstår hos kvinnor under klimakteriet. Patologin uppstår på grund av östrogenbrist, vilket påverkar slemhinnornas tillstånd.
Allergisk kolpit. Inflammation uppstår på grund av exponering av slemhinnan för allergener, som kan finnas i hygienprodukter eller medicinska salvor. Du kan också vara allergisk mot materialet som kondomen är gjord av.

Kolpit kallas primär om den inflammatoriska processen sker direkt i slidan. Eller sekundär om inflammation i slidan börjar på grund av infektion från livmodern (nedåtgående väg) eller från vulvan (stigande väg).
Sjukdomens former
Kolpit förekommer i akut eller kronisk form.
Akut form– detta är den inledande fasen av sjukdomen, när patologiska manifestationer uppstår, som inte alltid ägnas vederbörlig uppmärksamhet. Akut kolpit är lätt att eliminera om den diagnostiseras i tid.
Kronisk formär en avancerad sjukdom som kännetecknas av periodiskt försvinnande och återkommande symtom. Behandling i detta fall blir svårare, eftersom på grund av försvagningen av de skyddande egenskaperna hos slemhinnorna tränger patogener av många samtidiga infektioner in i dem.
Möjliga komplikationer av kolpit
Den vanligaste komplikationen av den inflammatoriska processen som uppstår i slidan är dess spridning till livmoderhålan, såväl som till bihangen. Detta leder till störningar av menstruationens periodicitet, äggstocksdysfunktion, amenorré, infektion äggledare och infertilitet.
En komplikation av inflammation i bihangen är ektopisk graviditet. Kolpit kan provocera uppkomsten av sjukdomar som cervikal erosion, endometrit och njurinflammation.
Kronisk infektiös kolpit, som visar sig över år, är särskilt svår att behandla. I det här fallet är det stor sannolikhet att infektera en sexuell partner. Den allvarligaste komplikationen kan vara uppkomsten av bölder (stora sår i slidan), samt bildandet av fistlar som direkt förbinder slidan med ändtarmen.
Video: Konsekvenser av kolpit
Orsaker till kolpit
Det finns många faktorer som bidrar till utvecklingen av infektion, försvagar de skyddande egenskaperna hos slidslemhinnan och dess irritation. De är de främsta orsakerna till kolpit.
Dessa faktorer inkluderar:
- En minskning av allmän immunitet som ett resultat av förkylningar och infektionssjukdomar, såväl som tidigare operationer, stress eller beroende av rökning och andra dåliga vanor.
- Mekanisk skada på slidslemhinnan (vid samlag eller manipulation med gynekologiska instrument). Inträde av en främmande kropp i slidan (kolpit uppstår ofta av denna anledning hos små flickor).
- Felaktig sköljning, vilket kan resultera i termiska eller kemiska brännskador på slemhinnan (vid användning av för koncentrerade lösningar av kemiska antiseptika). Alltför frekvent sköljning leder i alla fall till att den fördelaktiga mikrofloran i slidan tvättas ut.
- Långvarig användning av vissa mediciner. Till exempel ordineras antibiotika för att behandla många sjukdomar. Samtidigt kan de förstöra inte bara skadliga bakterier utan också fördelaktig mikroflora. Kolpit orsakas också av användningen av hormonella läkemedel med antiöstrogena effekter, som förvärrar tillståndet hos slemhinnorna i olika organ.
- Endokrina sjukdomar. De leder till en obalans av hormoner, såväl som en minskning av immuniteten. Kolpit förekommer ofta hos kvinnor med nedsatt äggstocksfunktion, som har sjukdomar i sköldkörteln, bukspottkörteln och binjurarna. Med diabetes störs processen för vävnadsregenerering, och mottagligheten för infektioner ökar kraftigt.
- Åldersrelaterade hormonella förändringar under graviditet eller klimakteriet.
- Felaktig näring, vilket leder till fetma eller utmattning av kroppen, och förekomsten av vitaminbrist.
- Medfödd störning av könsorganens struktur eller vaginalt framfall som ett resultat av förvärvade sjukdomar.
- Försämrad blodtillförsel till slemhinnan på grund av skador på bäckenorganen eller sjukdomar i de hematopoetiska organen.
- Vägra att använda mekaniska preventivmedel under samlag. En kvinna kan bli smittad av olika typer av infektioner från en partner, som själv ibland inte inser att han är sjuk, eller behandlar detta problem omedvetet.
Varning: Kvinnor som ofta byter sexpartner är särskilt utsatta. För det första har de en ökad risk att drabbas av specifika infektioner. Och för det andra leder oskyddad sexuell kontakt med en ny partner till förändringar i den vaginala mikrofloran. Samtidigt ökar sannolikheten att utveckla egna opportunistiska bakterier och svampar.

Underlåtenhet att följa reglerna för personlig hygien bidrar till inflammation. Att bära åtsittande syntetunderkläder spelar en negativ roll. I riskzonen för kolpit är kvinnor som har problem med tarmarna och urinblåsan. Dessa organ är anatomiskt belägna nära vulva och slida.
Manifestationer av kolpit
Symtom på kolpit uppträder hos kvinnor, som regel, ganska tydligt. Vissa distinkta tecken kan förekomma i sjukdomar av olika ursprung, men i allmänhet är deras manifestationer likartade.
Allmänna symtom
Ovanlig flytning. Om intensiteten och konsistensen av normal leukorré ständigt förändras under hela cykeln, är flytningen alltid riklig och flytande med kolpit. De har en obehaglig lukt och en karakteristisk färg. Sådan flytning orsakar irritation av huden i området av vulva, perineum och inre lår, medan de normalt inte bör orsaka något obehag.
Rodnad och svullnad av de yttre könsorganen. Irritation och inflammation leder till vävnadssvullnad.
Brännande och klåda i slidan. De blir värre på eftermiddagen, särskilt när man går.
Smärta i nedre delen av magen, strålar ut till nedre delen av ryggen. Obehagliga känslor kan uppstå under samlag.
Ökad urinering. Dess orsak är spridningen av den inflammatoriska processen till urinledarna. När urinblåsan blir inflammerad blir urinering smärtsam.
Feber. Den stannar vanligtvis runt 37,2°-37,5°.
Alla dessa symtom är stressande för kroppen och orsakar neuroser, depression, sömnlöshet och svaghet.

Manifestationer av akut kolpit
En kvinna utvecklar rikliga, illaluktande slemhinnor, som kan vara vit eller gulgrön till färgen. Ibland kan man se blodstrimmor i dem. De kan vara skummande och heterogena.
Cystit uppträder, möjligen med en ökning av kroppstemperaturen. Det finns en smärta i slidan, en tryckande smärta i nedre delen av buken. På gynekologisk undersökning det finns rodnad, svullnad och ömhet i slidslemhinnan.
Manifestationer av kronisk kolpit
När sjukdomen blir kronisk försvagas symtomen avsevärt. Under ganska lång tid känner kvinnan sig ganska frisk. Hon besväras bara av knappa flytningar med obehaglig lukt, samt klåda och brännande känsla i slidan före menstruation. Men om några ogynnsamma förhållanden uppstår (hypotermi eller överhettning av kroppen, en kvinna befinner sig i ovanliga förhållanden, klimatförändringar, ökad stress), manifesterar sjukdomar sig med förnyad kraft. Deras utseende kan till och med utlösas av konsumtion av vissa livsmedel. Orsaken till återfall är samlag.
Funktioner av manifestationerna av viss infektiös kolpit
Till skillnad från kolpit av hormonellt eller traumatiskt ursprung är infektiösa inflammatoriska processer smittsamma. Som regel kan deras närvaro misstänkas av vissa karakteristiska tecken.
Trichomonas kolpit
De orsakande agenserna av infektionen är mikroorganismer av protozoarter - Trichomonas. Inflammationen sprider sig vanligtvis till livmoderhalsen och urinorganen. Trichomonas kan aktivera aktiviteten hos andra patogena mikrober (mykoplasma, streptokocker), vilket komplicerar behandlingen. Karakteristiska tecken på Trichomonas kolpit är rikliga skummande flytningar av en gulgrön färg med en stark obehaglig lukt.
Klamydia
Candidiasis kolpit
Orsaken till sjukdomen hos kvinnor är den patologiska spridningen av Candida-svamp i slidan. Candidiasis är känd som trast, eftersom utsläppet liknar keso i utseende och har en karakteristisk lukt av sur mjölk. En vit beläggning visas på ytan av slemhinnan. Ett försök att ta bort det leder till uppkomsten av bloddroppar.
Video: Funktioner av manifestationer av trast. Behandling
Diagnos av kolpit
Först och främst undersöks slidan och livmoderhalsen med hjälp av spekulum och ett kolposkop. Nedre delen av buken palperas för att upptäcka förstorade äggstockar, såväl som andra tecken på komplikationer.
För att bekräfta diagnosen utförs följande laboratorietester:
- mikroskopisk analys av ett utstryk från slidan och livmoderhalsen för att upptäcka svampar och andra mikroorganismer;
- bakteriologisk odling av ett utstryk för att bestämma typen av bakterier och välja det lämpliga antibiotikumet som de är mest känsliga för;
- PCR-analys av utstrykets innehåll för snabb och exakt bestämning av typen av infektion;
- cytologisk analys av slemhinnan i livmoderhalsen, som kan användas för att säkerställa frånvaron av atypiska celler och allvarliga patologier i detta organ;
- Enzymkopplat immunosorbenttest (ELISA), som gör att du kan upptäcka antikroppar i blodet mot patogener av latenta infektioner (mykoplasma, klamydia, herpesvirus, humant papillom och andra).
Allmänna blod- och urintester för leukocyter utförs. Tillståndet i livmodern, äggstockarna och njurarna undersöks med hjälp av ultraljud.
Behandling av kolpit av olika slag
Behandlingsmetoden för kolpit hos kvinnor beror på orsaken till sjukdomen, symtomens karaktär och förekomsten av komplikationer.
Lokal och allmän behandling utförs.
Lokal terapi för kolpit
Det består av att behandla slidan och vulvan med desinfektionslösningar (den så kallade saniteten utförs - spolning av slemhinnorna). Douching utförs med en svag lösning av kaliumpermanganat, soda, zinksulfat eller rivanol. Avkok av salvia, kalendula och kamomill används också.
Vaginala suppositorier (betadin, makmiror, lomexin, nystatin) har en desinficerande effekt, återställer surheten i slem och dess förmåga att förstöra patogena mikrober, samt bekämpa svamp. Fysioterapimetoder används (UHF - exponering för högfrekvent ström, elektrofores, UV-bestrålning av de yttre könsorganen, laserbestrålning).

Allmän behandling
Först och främst elimineras orsakerna (kausal terapi utförs). I detta fall används antibiotika (doxycyklin, azitromycin) och antivirala läkemedel (acyklovir). För behandling av trichomonas kolpit föreskrivs metronidazol. Svampvaginit behandlas med flukonazol, ketokonazol.
Om det är nödvändigt att eliminera hormonella störningar, ordineras kvinnor behandling med kombinerade orala preventivmedel.Droger används också för att öka innehållet av nyttiga bakterier i den vaginala mikrofloran (vagilac, bifidumbacterin, acylact). Under behandlingen utförs kontrollutstryk och blodprover.
Notera: Vid infektiös kolpit, för att uppnå en effekt, är det nödvändigt att behandla både sexuella partners med antivirala och svampdödande läkemedel. För att undvika ömsesidig infektion, rekommenderas att avstå från samlag tills fullständig återhämtning.
Kolpit och graviditet
Inflammation i slidan, om den inte åtföljs av sjukdomar i andra könsorgan, och det inte finns några avvikelser i deras struktur, stör inte graviditeten. I sig leder detta fysiologiska tillstånd ofta till förekomsten av kolpit av hormonell natur.
Behandling är nödvändig, eftersom intrauterin infektion av fostret eller infektion kan komma in i kroppen under förlossningen. Infektion av embryot med patogena bakterier eller virus leder till tidigt avbrytande av graviditeten.
Svårigheten är att gravida kvinnor bara kan ta det mesta säkra droger. De rekommenderas att tvätta slidan med infusioner av medicinska örter. För behandling används vanligtvis läkemedel som förbättrar immuniteten, såväl som suppositorier och antibakteriella salvor.
Video: Tecken på kolpit, orsaker, diagnos, terapi
Förebyggande av kolpit
För att minska risken för infektion i könsorganen rekommenderas kvinnor att ägna särskild uppmärksamhet åt reglerna för intimhygien. Det är nödvändigt att använda högkvalitativa hygienprodukter som inte orsakar allergier. Underkläder ska vara bekväma, gjorda av naturliga material. Det rekommenderas inte att använda kuddar hela dagen för att inte upprätthålla förhållanden som är gynnsamma för utvecklingen av svampar och bakterier.
Grunden för att förebygga sexuellt överförbara infektioner är användningen av kondom.
Kosten spelar en viktig roll. Det är nödvändigt att undvika missbruk av salt och kryddig mat och se till att kroppen får tillräckliga mängder vitaminer.
Kolpit är inflammatorisk sjukdom slidan, oftast av smittsam natur. Namnet på sjukdomen kommer från det grekiska ordet colpos, på latin är dess motsvarighet vagina. På grund av detta kolpit är en synonym för vaginit; i medicinsk praxis kan du stöta på något av dessa begrepp.
Slidan tillhör de nedre könsorganen och kommunicerar direkt med den yttre miljön genom sin vestibul. Den senare öppnar sig i perineum mellan blygdläpparna, så det utvecklas ofta till kolpit. Slidan är ett ihåligt muskelorgan vars huvudsakliga funktion är att ta emot spermier vid samlag. Insidan är fodrad med flerskiktigt epitel - dess styrka liknar hudens epidermis, men dess översta lager keratiniserar inte. I sin tjocklek finns det många körtlar som producerar slem för att smörja slidan under samlag och upprätthålla bekväma förhållanden för normal mikroflora. Under slemhinnan ligger ett kraftfullt muskellager, byggt av tvärstrimmiga fibrer. En kvinna kan godtyckligt spänna och slappna av dem, och om så önskas och nödvändigt, öka sin styrka genom träning (Kegel-övningar). Det yttersta lagret av slidan är gjort av tät bindväv som skiljer den från de andra bäckenorganen.

Strukturen av det kvinnliga reproduktionssystemet
Slidan är direkt ansluten till livmodern: den smalaste delen av livmodern, livmoderhalsen, är "inbyggd i" dess vägg. Kopplingen mellan de två organen är belägen i den övre delen av slidan, och utrymmet bakom den kallas vaginalvalvet. Det finns främre, laterala och bakre bågar, de senare är de djupaste. Det är där spermier ansamlas efter samlag och spermier penetrerar livmoderhalsen.
I vila är slidans väggar i ett sammanpressat tillstånd, med dess främre yta pressad mot den bakre. Slemhinnan bildar flera veck. Denna struktur gör att organet sträcker sig avsevärt under samlag och födseln av ett barn. Det vaginala epitelet har en nära relation till könshormoner och dess cellsammansättning förändras beroende på cykelns skede. Inuti dem finns en tillgång på kolhydrater i form av glykogenkorn, som fungerar som ett näringssubstrat för den normala mikrofloran i slidan - laktobaciller eller mjölksyrabaciller. Mikroorganismer bryter ner glykogen och syntetiserar mjölksyra, så en sur miljö upprätthålls normalt i slidan, vilket har en skadlig effekt på patogen och opportunistisk mikroflora. Dessutom producerar laktobaciller väteperoxid och ämnen med antibiotikaliknande aktivitet. Alla bakterier som av misstag kommer in i slidan från den yttre miljön, ändtarmen eller från partnerns penis dör efter en tid och utsöndras.
Antalet glykogenkorn i cellerna beror direkt på koncentrationen av östrogen (kvinnligt könshormon) i blodet. Under de första dagarna av cykeln är östrogennivåerna minimala, så det vaginala pH-värdet skiftar från surt till normalt. Under denna period är en kvinna mest sårbar för att få STI, eftersom den inre miljön i slidan blir mindre aggressiv för patogener.
Den maximala frisättningen av östrogen i blodet sker under ägglossningen - i genomsnitt 14 dagar från början av cykeln (räknat från den första dagen av menstruationen). Surheten i slidan vid denna tidpunkt är maximal - pH når 4-5, vilket är skadligt för de flesta representanter för patogen mikroflora. Risken att insjukna i en STI under denna period minskar avsevärt, så sex med en sjuk partner leder inte alltid till överföring av patogenen.

Vaginala pH-nivåer i olika skeden av en kvinnas liv
Slidan har förmågan att självrengöra - dess epitelceller exfolieras ständigt och utsöndras tillsammans med slem i den yttre miljön. Intensifiering av denna process av någon anledning leder till bildandet av leukorré - slemhinnor - i en märkbar mängd. Immunceller migrerar i tjockleken av slemhinnan och kan binda och neutralisera främmande bakterier som kommer in i det. De utsöndrar också ett skyddande protein IgA (immunoglobulin A) på dess yta, vilket förstör mikrobiella kroppar. Därför friska kvinnor Vaginit är ett extremt sällsynt fenomen, endast aggressiva STI-patogener kan orsaka det. Också sannolikheten för att det inträffar ökar av provocerande faktorer:

Alla dessa skäl påverkar immunsystemets tillstånd negativt, vilket resulterar i en allmän och lokal minskning av försvarsmekanismerna. STI-patogener och ospecifik mikroflora kan föröka sig på ytan av slemhinnan och tränga djupt in i den.
Klassificering
Det finns flera olika kriterier efter vilka befintliga former av sjukdomen delas in i grupper.
Beroende på orsaken till vaginit finns det:

Beroende på flödets varaktighet särskiljs de:
- Kryddad– symtomen kvarstår i högst 2 veckor;
- Subakuta y - upp till 2 månader;
- Kronisk (återkommande)– över 2 månader.
Beroende på arten av skadan på slemhinnan kan kolpit vara:
- Diffus- hela slidans inre yta är svullen, hyperemisk, slemhinnan är granulär, det finns inga plack;
- Serös-purulent– slemhinnan är ojämnt förtjockad, inflammerad, vissa områden är täckta med plack i form av en vit-grå film. Placket är svårt att ta bort och lämnar efter sig ett blödande sår.
Längs infektionsvägen särskiljs följande:
- Primär vaginit– patogenen kommer in i slidan från utsidan;
- Sekundär– mikroorganismer penetrerar genom blod- eller lymfflödet från infektionshärdar på en annan plats.
Symtom
Den kliniska bilden beror direkt på orsaken som ledde till utvecklingen av sjukdomen.
Bakteriell
Bakteriell kolpit kallas annars "ospecifik", eftersom den orsakas av opportunistiska bakterier som normalt lever på huden och i vissa mänskliga hålrum. De kan bara visa sin aggression om immunförsvaret är nedsatt eller slidslemhinnan är skadad. Symtom uppträder plötsligt och det är ofta möjligt att spåra sjukdomens samband med tidigare samlag. En kvinna upplever en känsla av fullkomlighet i slidan, värme i bäckenet. bli ymnig, purulent, mukopurulent, kan de visa streck av blod under en erosiv process på slemhinnan. Deras lukt varierar från svag till uttalad förruttnelse, de kan vara flytande och skummande. En stor blandning av pus och desquamered epitel ger flytningen en grumlig vit eller gul, deras konsistens blir tjock.

Akut vaginit är ofta komplicerat. Inflammation sprider sig lätt till de överliggande delarna av könsorganen, och flytande flytningar irriterar vulva och orsakar smärtsam klåda. En kvinna repar sina yttre könsorgan, vilket förvärrar sjukdomen: det skadar vävnaden ytterligare och introducerar nya delar av opportunistisk mikroflora. Smärta i slidan kan vara måttlig eller svår, sexuell aktivitet under akut inflammation blir omöjlig.
Allmäntillståndet påverkas sällan, i vissa fall sker en måttlig temperaturstegring (upp till 38 grader C). När patogen mikroflora kommer in i lymfkärlen, leder det till en förstoring av de inguinala lymfkörtlarna, ibland blir de inflammerade. I det senare fallet, i området för inguinalligamentet på ena eller båda sidor, observeras sfäriska formationer med tät elastisk konsistens upp till 1,5-2 cm i diameter, känslig för palpation och rörlig. När symtomen på bakteriell vaginit avtar, återgår deras storlek till det normala.
Candida
Det orsakande medlet för sjukdomen är jästsvampen Candida, som tillhör den opportunistiska mikrofloran och normalt lever i huden, håligheterna och slemhinnorna hos människor. Mikroorganismen kommer in i slidan från ändtarmen eller med infekterade föremål. Rollen av sexuell överföring av candida är liten, eftersom män sällan bär tillräckligt med svamp för att bli infekterade.

Sjukdomen börjar akut: sveda, torrhet och svår klåda uppträder i slidan. Ofta utvecklas symtom på kolpit före eller under menstruationen, efter intensivt samlag eller tar antibiotika. Efter några dagar dyker de upp hopknuten flytning från könsorganen, de är vita till färgen och har en sur lukt. Sådan karakteristiskt symptom gav ett annat namn till candidal kolpit - trast.Även om vissa former av sjukdomen förekommer utan sådan flytning, begränsad till smärtsam klåda i vulva, intensiv smärta och en brännande känsla i slidan. Detta sjukdomsförlopp förklaras av att Candida-celler frigör organiska syror som avfallsprodukter. De irriterar de känsliga nervändarna med vilka den nedre tredjedelen av slidan är rikligt försedd med. Konstant repning av huden på perineum och vulva leder till att den förtunnas, ersätts med bindväv och förlust av elasticitet. Symtom på kolpit intensifieras på kvällen, särskilt efter promenader eller fysisk aktivitet. Ofta åtföljs de listade symtomen av en allergisk komponent i form av element röda utslag på huden på vulva och perineum.
Candidal kolpit blir lätt kronisk och bärartillstånd även under behandling med svampdödande läkemedel, särskilt om en kvinna har diabetes mellitus eller behandling med immunsuppressiva läkemedel (cytostatika, glukokortikoider). I det här fallet återkommer det regelbundet eller uppträder ständigt, och avtar endast under antimykotisk terapi.

Kvinnans allmänna tillstånd lider inte, hennes kroppstemperatur förblir normal. Svår klåda kan störa sömnen och dagliga aktiviteter, men det finns inga symtom på berusning - huvudvärk, aptitlöshet eller allmän svaghet. Ljumsklymfkörtlarna svarar inte eller ökar något i storlek.
Trichomonas
Trichomonas kolpit är en av de vanligaste sexuellt överförbara sjukdomarna. Det orsakas av Trichomonadavaginalis, som lever i urinröret hos infekterade män. Extrasexuell infektion är extremt sällsynt och är främst förknippad med passage av ett barn genom födelsekanalen hos en mamma med trichomoniasis. Trichomonas är en mobil mikroorganism, därför penetrerar den lätt från slidan in i det överliggande könsorganet, vilket orsakar cervicit, endometrit och in i urinvägarna med utveckling av cystit. Patogenen minskar därför aktiviteten av spermier i både manliga och kvinnliga könsorgan Vid asymtomatisk infektion är det främsta klagomålet hos patienter infertilitet.
Inkubationsperioden för trichomoniasis varar från 5 till 15 dagar, under vilken tid patogenen penetrerar slemhinnan och förökar sig intensivt. Akut trichomonas kolpit manifesteras av svår klåda, sveda i slidan, flytande skummande utsläpp med en obehaglig lukt. Symtom på urinvägsskador är ofta associerade- smärtsam, frekvent urinproduktion i små portioner, värkande smärta i det suprapubiska området. Den vaginala slemhinnan är svullen och smärtsam, så sexuell aktivitet är omöjlig under denna period. Klådan är i vissa fall så kraftig att den stör nattsömnen, kvinnan repar vulva och perineum tills det blöder. Reaktionen av de inguinala lymfkörtlarna är frånvarande eller måttlig, det allmänna tillståndet är inte stört.
Utan korrekt behandling fortskrider trichomoniasis till det subakuta och sedan till det kroniska stadiet. Det kan uppstå under lång tid utan symtom, förvärras under infektionssjukdomar, graviditet eller en minskning av det totala immunförsvaret. Under remission upplever de flesta kvinnor leukorré och mild klåda i vulvan.
Atrofisk

Atrofisk kolpit utvecklas mot bakgrund av brist på kvinnliga hormoner - östrogener.
Atrofisk kolpit utvecklas med brist på kvinnliga könshormoner - östrogener. Det föregås av klimakteriet, operation för att ta bort en eller båda äggstockarna och äggstockshyperfunktion. I epitelceller som är känsliga för hormonella nivåer minskar antalet glykogenkorn, som fungerar som näringssubstrat för laktofila bakterier. Som ett resultat minskar antalet mjölksyrastavar, och det vaginala pH-värdet skiftar till den neutrala sidan. Kolonisering av slemhinnan sker med ospecifik opportunistisk mikroflora, som upprätthåller kronisk inflammation i den. Tillsammans med de beskrivna processerna minskar aktiviteten hos groddskiktet i slemhinnan, som ett resultat av vilket det blir tunnare, förlorar sin elasticitet och blir skört.
Symtom på kolpit utvecklas gradvis, med början med lätt torrhet i slidan, sveda under samlag och otillräcklig produktion av smörjning. Det kan vara knappa slemhinnor eller mjölkvit leukorré, lätt klåda i vulvan. Med tiden ökar tecknen på sjukdomen, sexuellt liv blir omöjligt på grund av obehagliga känslor. Kolpit är kronisk till sin natur med ett ihållande förlopp och är inte alltid mottagligt för terapi. Kvinnans allmänna tillstånd påverkas inte, hennes kroppstemperatur förblir normal och de inguinala lymfkörtlarna reagerar inte.
Video: atrofisk vaginit, "Lev friskt"
Kolpit under graviditeten
Under tiden för att föda ett barn genomgår en kvinnas hormonella nivåer stora ändringar: mängden östrogen minskar och koncentrationen av progesteron ökar. Corpus luteumhormon minskar immunsystemets aktivitet för att förhindra att det kommer i konflikt med fostrets proteiner och förhindrar missfall. Hos de flesta gravida kvinnor kan därför frekventa episoder av luftvägsinfektioner, exacerbation av kroniska inflammatoriska foci och tillägg av vulvit och vulvovaginit spåras. Relativ östrogenbrist spelar också en viss roll vid skador på de nedre könsorganen: mängden glykogen i epitelcellerna minskar, och mikrofloran blir blandad istället för laktofil.
Oftast är kolpit under graviditeten svamp i naturen, och det är ganska allvarligt: med en stor mängd flytningar, uttalad svullnad av slidväggarna, smärtsam klåda och sprängande smärta i perineum. Underlåtenhet att upprätthålla personlig hygien leder till ospecifik vaginit, i vilket fall utsläppet från könsorganen är purulent med en obehaglig lukt. Det är lätt att bli smittad av Trichomonas, såväl som andra sexuellt överförbara infektioner, så under graviditeten bör du vara mycket uppmärksam på barriärpreventivmedel.

vid kolpit under graviditeten är det värt att använda barriärpreventivmedel
Från slidan tränger patogenen lätt genom livmoderhalsen in i livmoderhålan och kan leda till:
- Intrauterin infektion av fostret med försenad utveckling, lunginflammation, skador på hud och slemhinnor;
- Hot om missfall och missfall;
- Inflammation i moderkakan och fosterplacental insufficiens;
- Ruptur av könsorganen under förlossningen;
- Sepsis.
Diagnostik
Diagnosen ställs av en gynekolog under insamling av klagomål, studerar patientens medicinska historia, undersökning och baserat på resultaten av ytterligare forskningsmetoder. Olika typer av vaginit har en uppsättning karakteristiska tecken som kan användas för att bedöma orsaken till sjukdomen.
Bakteriell (ospecifik)
De dominerande besvären är obehagliga purulenta flytningar, ofta blandade med blod. Besiktning i speglar under det akuta skedet är svårt: pga smärta kvinnan spänner musklerna i perineum och slidan, vilket förhindrar införandet av instrumentet. Visuellt är slemhinnan ljusröd, svullna, purulenta avlagringar, exakta blödningar och gråvita filmer observeras på dess yta. Dess yta kan vara granulär på grund av upphöjda, svullna papiller. Livmoderhalsen är ofta inblandad, slidan är fylld med inflammatoriskt innehåll som frigörs.
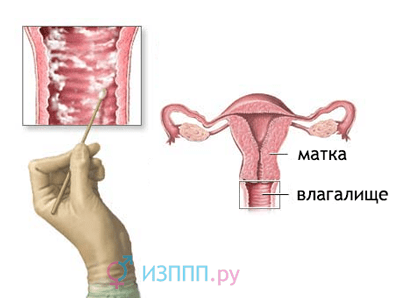
Den huvudsakliga metoden för att diagnostisera vaginit är utstryksmikroskopi
Mikroskopi spelar huvudrollen vid diagnos av ospecifik vaginit. Metoden låter dig studera artsammansättningen av den vaginala mikrofloran, upptäcka patogena mikroorganismer och uppskatta deras kvantitet. Med vaginit innehåller flytningen ett stort antal stafylokocker, streptokocker, gramnegativa baciller, döda immunceller - leukocyter och avskalat epitel. Det finns få laktobaciller, ospecifik mikroflora dominerar.
Smutsodling utförs sällan på grund av dess låga informationsinnehåll. Det används främst för kvantitativ bedömning av mikroorganismer olika typer, deras känslighet för antibakteriella läkemedel. Ett allmänt blodprov blir inflammatoriskt endast under det akuta skedet - antalet leukocyter ökar, antalet unga leukocyter ökar och ESR accelererar.
Candida
Svampkolpit är ofta förknippad med behandling med antibiotika, diabetes mellitus och en historia av graviditet. Med samma frekvens klagar kvinnor över svår klåda och karakteristisk flytning från könsorganen, vanligtvis uppträder dessa symtom tillsammans. Att föra in ett spekulum i slidan orsakar en måttlig smärtreaktion. Vid undersökning är ödematös, hyperemisk slemhinna synlig, täckt med en ostlik beläggning i form av oregelbundet formade öar 3-5 mm i storlek som inte smälter samman med varandra. I det akuta skedet är plack svår att ta bort och lämnar efter sig en blödande yta, när sjukdomen blir kronisk är den lätt att ta bort. Den kliniska bilden är så karakteristisk att laboratoriebekräftelse vanligtvis inte krävs. Svårigheter uppstår när sjukdomen varar under lång tid, kliniken är suddig och det finns ingen flytning.

När man undersöker ett utstryk i mikroskop syns rundade Candida-kroppar, kopplade till varandra i kedjor. Plackområden består av candida pseudomycelium, desquamerade epitelceller och döda leukocyter. Ett utstryk utförs för att klargöra kolpitens natur, eftersom metoden låter dig bedöma förhållandet mellan normal mikroflora, opportunistiska bakterier och svampar. Samtidigt bestäms patogenens känslighet för svampdödande läkemedel. Vid svår sjukdom med frekventa skov görs ett blodprov för antikroppar mot candida - de upptäcks i höga titrar. Förändringar i det allmänna blodprovet är frånvarande eller ospecifika - antalet eosinofiler ökar under en allergisk reaktion mot svampen, och ESR accelererar.
Trichomonas
Trichomonas kolpit hos en kvinna kan misstänkas om hennes sexpartner har kronisk uretrit eller efter oskyddat tillfälligt sex. Det karakteristiska skummande utseendet på flytningen, involveringen av urinvägarna, livmoderhalsen, Barthollin körtlar och vulva i den patologiska processen talar också för Trichomonas-infektion.
 När den undersöks i ett spekulum är slidslemhinnan jämnt hyperemisk, svullen och har synliga exakta blödningar. Dessutom utförs en bakteriekultur av ett utstryk, vars material tas från urinvägarna, slidan och vulva. Mikroskopi av ett naturligt utstryk avslöjar mobila mikrobiella kroppar utrustade med flageller eller ett membran i sekretet.
När den undersöks i ett spekulum är slidslemhinnan jämnt hyperemisk, svullen och har synliga exakta blödningar. Dessutom utförs en bakteriekultur av ett utstryk, vars material tas från urinvägarna, slidan och vulva. Mikroskopi av ett naturligt utstryk avslöjar mobila mikrobiella kroppar utrustade med flageller eller ett membran i sekretet.
Ändringar i allmän analys blod uppträder under det akuta skedet - antalet leukocyter, omogna former av neutrofiler ökar och ESR ökar. Antikroppar mot Trichomonas upptäcks i blodet.
Atrofisk
Diagnos av atrofisk kolpit är inte svårt, till skillnad från dess behandling. Historien visar tydligt ett samband mellan hypofunktion av äggstockarna eller deras avlägsnande och den gradvisa utvecklingen av sjukdomen. Vid undersökning avslöjas andra tecken på östrogenbrist: minskad hudelasticitet, ökad fetthalt, ökat håravfall på huvudet och överdriven hårväxt på kroppen. Att titta i speglarna orsakar obehag brännande känsla är slidslemhinnan hyperemisk, förtunnad, och flera blödningar finns ofta på dess yta. Utsläpp är frånvarande eller ringa. Läkaren tar ett utstryk från slidan och livmoderhalsen för cytologi - studerar den cellulära sammansättningen för att utesluta malign degeneration av epitelet. Patogen mikroflora upptäcks som regel inte vare sig genom mikroskopi eller genom bakteriekultur. Antalet laktobaciller minskar, andelen opportunistisk mikroflora ökar.
Allmänna kliniska blodprover förblir normala. För att klargöra lesionens natur bestäms koncentrationen av östrogen i blodet och dess förhållande med progesteron.
Behandling
Behandling av kolpit utförs på poliklinisk basis; endast kvinnor med svår purulent inflammation och gravida kvinnor med hot om missfall är inlagda på sjukhus. Läkaren väljer hanteringstaktik och mediciner med hänsyn till huvudorsaken till sjukdomen, samtidig patologi och patientens tillstånd.

Under en akut period av inflammation rekommenderas en kvinna att ha sexuell vila, en hypoallergen diet med undantag av kryddor, rökt kött, marinader, citrusfrukter och choklad. Du bör undvika hypotermi, överhettning, undvika att besöka ångbad, bastur, simbassänger och inte ta ett bad. Under menstruation bör sanitetstamponger inte användas, och bindor bör bytas minst en gång var 4:e timme. Om orsaken till kolpit är en STI måste den manliga partnern genomgå en antibiotikakur även om han inte har några symtom på sjukdomen.
För bakteriell vaginit är målet med behandlingen sanering av slidan och efterföljande normalisering av dess mikroflora. För detta ändamål är det föreskrivet

För att konsolidera den positiva effekten ordineras en kurs av multivitaminer efter huvudbehandlingen.
Det är viktigt att behandla svampvaginit fullt ut i det akuta skedet och förhindra att det utvecklas till ett utdraget förlopp. För detta ändamål föreskrivs följande:
- Systemiska antimykotika – flukonazolkapslar 150 mg oralt en gång;
- Lokala antimykotika i form av suppositorier, tabletter, salvor - pimafucin, nystatin, nitazol. Terzhinan suppositorier har svampdödande, antimikrobiella och antiinflammatoriska effekter, de ordineras för allvarliga symtom på inflammation;
- Antihistaminer för att eliminera klåda - tavegil, suprastin, zodak;
- Immunmodulatorer för att normalisera immunsvaret - tymalin.

För trichomonas colpit är följande läkemedel effektiva:
- Systemiska antibiotika - metronidazol, fascigin;
- Lokal behandling med antibakteriella suppositorier - Klion D;
- Tvätt- och sittbad med antiseptika - en lösning av kaliumpermanganat, ett avkok av kamomill, kalendula.
Behandlingskontroll utförs inom 2-3 menstruationscykler. Frånvaron av trichomonas i utstryk tagna efter menstruation under denna tid indikerar fullständigt botemedel kvinnor.
För atrofisk kolpit väljer läkaren hormonersättningsterapi i form av östrogen-gestagenläkemedel för oralt bruk (femoston) och topiskt (divigel). Vid behov korrigeras den vaginala mikrofloran med preparat av mjölksyrabakterier (vagilac, acylac).
L
Det är att föredra att behandla kolpit under graviditeten med lokala läkemedel som är säkra för barnet - hexicon, terzhinan, nystatin. Behovet av andra läkemedel bestäms av förlossningsläkaren-gynekologen, som bedömer svårighetsgraden av inflammation och mikrofloran i slidan.
Video: läkare om kolpit (vaginit)




